LE PORTAGE KANGOUROU. NILS BERGMAN
Le portage kangourou
Nils Bergman
Cette présentation a pour objectif de présenter les arguments biologiques, physiologiques, neurocomportementaux, évolutionnaires et anthropologiques montrant que le contact peau à peau entre la mère et son enfant représente la norme pour tous les nouveau-nés, et que dans cette norme il y a une « niche comportementale » qui, en post-partum immédiat, est l’allaitement. Si l’absorption de lait par l’enfant est habituellement appelée allaitement, la lactation devrait être vue comme un continuum neurocomportemental organisé en états cycliques. Il est urgent de restaurer ce paradigme original, comme étant préférable aux pratiques standardisées actuelles avec incubateur, contact épisodique, et alimentation au lait industriel avec un biberon (paradigme : règles considérées comme la norme dans une société, et servant de modèle de référence).
Comment le cerveau agit sur le corps : choix comportementaux du nouveau-né
Le métabolisme basal de tous les animaux est régulé par le cerveau archaïque, et s’exprime par le biais d’une programmation comportementale. Chaque programme a son jeu d’hormones, ses automatismes, et se caractérise par un comportement physique. Le programme neurocomportemental de la reproduction a été étudié de façon extensive chez les mammifères. Chaque étape de la grossesse a son climat hormonal spécifique, et ses composantes autonomiques et somatiques. Les recherches biologiques sur de nombreux mammifères ont montré que les phénomènes neuraux de la grossesse sont « fortement conservés », qu’ils sont presque identiques dans toutes les espèces (Christensson, 1995).
En termes biologiques, Homo sapiens est un mammifère. Ce qui caractérise tous les mammifères est qu’ils ont des mamelles (du latin mammae) destinées à l’alimentation du petit. Les recherches biologiques sur de nombreux mammifères ont montré que le processus survenant pendant le déroulement de la grossesse est « hautement conservé », et qu’il est presque identique chez toutes les espèces. De même, les mécanismes endocriniens initiaux de la grossesse sont remarquablement similaires dans toutes les espèces (Keverne et Kendrick, 1994). Ce sont des comportements programmés par le système limbique de notre cerveau. Après la naissance, tous les mammifères présentent une séquence comportementale définie (Rosenblatt, 1994), qui mène au démarrage et à la mise en place du comportement d’allaitement. Il existe des différences au niveau de cette séquence, chaque espèce ayant sa propre séquence. Une découverte capitale et surprenante a été que c’est le comportement du nouveau-né qui est déterminant, et que ce comportement induit une réponse de soins chez la mère (Rosenblatt, 1994). On a aussi constaté qu’il existe une période critique, à savoir une période pendant laquelle la survenue de certains évènements clés est nécessaire pour un développement optimal ; période bien décrite par la recherche sur les mammifères, et dont l’importance est de plus en plus reconnue aussi chez l’être humain. Après son initiation par le nouveau-né, l’allaitement s’établit par le biais d’une gamme de stimulations mutuelles complexes entre la mère et l’enfant (Kjellmer et Winberg, 1994). Toutefois, chez toutes les espèces, l’allaitement est un comportement remarquablement fragile et transitoire (Alberts, 1994) ; il pourra être facilement perturbé par toute intervention (Christensson et al, 1994).
Les biologistes décrivent les mammifères comme se développant dans une série d’habitats (utérus, proximité du corps de la mère, fratrie, reste du monde). Le principal concept est que dans chacun de ces habitats, l’organisme en développement est physiquement capable et neurobiologiquement programmé pour se comporter d’une façon qui permettra à ses besoins d’être satisfaits (Alberts, 1994) ; il est doté des capacités requises, qui s’exprimeront spontanément dans l’habitat pour lequel l’organisme est conçu, cet habitat pourvoyant aux besoins de l’organisme. L’habitat détermine aussi le niveau d’organisation du cerveau, à savoir la capacité à contrôler correctement le niveau d’éveil. L’étude des électroencéphalogrammes a monté que la durée d’un cycle de sommeil normal chez le nouveau-né est de 60 à 90 minutes, et que l’interruption des cycles induit un stress et des pathologies. Mais un cycle normal de sommeil chez les bébés ne peut être vu que lorsqu’il est dans son habitat normal, à savoir lorsque l’enfant est contre la peau de sa mère.
Ces facteurs neurocomportementaux ont un objectif spécifique : subvenir aux besoins biologiques de base de l’organisme. Les biologistes estiment habituellement qu’il existe trois besoins (chaleur, alimentation et protection – le besoin d’oxygène étant trop évident pour être mentionné bien qu’il soit fondamental), et dans chaque habitat l’organisme en développement est physiquement capable et neurologiquement programmé pour se comporter de façon à ce que ses besoins soient satisfaits. En termes plus scientifiques, l’organisme en développement a besoin d’une température adéquate, d’une nutrition spécifique, et de protection prodiguée par différents moyens.
Conséquences de la séparation mère-enfant
Lorsqu’ils sont enlevés de leur habitat normal, les petits mammifères ont un comportement identique et pré-programmé, qu’on peut appeler « réponse de protestation et de détresse » (Alberts, 1994), qui a été décrite en premier chez des nourrissons humain orphelin après la seconde guerre mondiale (9) ; elle a par la suite été étudiée chez des singes, puis chez de nombreux autres animaux. La réponse de protestation est une activité intense ayant pour objectif de permettre au bébé de retrouver son habitat, la réponse de désespoir est une réponse de privation et de survie, avec baisse de la température du corps et du rythme cardiaque, induite par une augmentation massive du taux des hormones de stress. Pleurer est nocif pour les nouveau-nés ; cela restaure la circulation fœtale, et augmente le risque d’hémorragie intraventriculaire et de divers autres problèmes. La première violation, le pire des cas, pour tous les nouveau-nés, est la séparation d’avec sa mère, son habitat normal. Cette réponse et son impact sont passés en revue dans un long article d’Allan Shore (2001).
« … la réponse psychobiologique du bébé aux traumatismes est composée de 2 schémas séparés de réponse – l’hypervigilance et la dissociation. » (Perry et al)
« … dans l’hypervigilance, le système nerveux sympathique est brusquement activé de façon importante, avec augmentation du rythme cardiaque, de la pression sanguine, du tonus et de la vigilance, la détresse de l’enfant se manifestant par des pleurs, puis des hurlements… cet état de « détresse frénétique », ce que Perry appelle « peur panique », étant connu comme une stimulation ergotropique… avec sécrétion de taux excessifs des principales hormones de stress… résultant dans un état hypermétabolique du cerveau.
…la dissociation est le stade suivant de la réaction en réponse à la terreur, avec engourdissement et évitement, … un état de conservation et de manque, une réponse parasympathique qui survient dans les situations où la personne n’a ni aide ni espoir… une réponse métabolique qui est utilisée pendant toute la vie, par laquelle l’individu se déconnecte pour « conserver son énergie »… une conduite dangereuse de survie où l’individu feint d’être mort.
Dans cet état passif de profond détachement, le taux des opioïdes endogènes est élevé, ce qui entraîne l’immobilité et l’arrêt des cris de détresse de l’enfant. Le tonus vagal augmente considérablement, avec baisse de la pression sanguine et du rythme cardiaque… dans cet état, tant les composantes du système sympathique dépensant de l’énergie que celles du système parasympathique économiseur d’énergie sont activées au niveau du cerveau de l’enfant… (provoquant) des altérations biochimiques chaotiques, un état toxique neurochimique pour le cerveau en plein développement de l’enfant. » (Shore, 2001).
Lorsque le petit retrouve son habitat normal (le corps de sa mère), on constate une augmentation rapide de la température et du rythme cardiaque. « Les appels de détresses liés à la séparation » ont été particulièrement bien documentés chez les rats (Alberts, 1994). On a constaté des appels de détresse similaires chez les bébés humains placés dans des berceaux, ces bébés passant jusqu’à 10 fois plus de temps à pleureur que les bébés placés contre la peau de leur mère (Michelson et al, 1996). De plus, les pleurs des bébés placés en peau à peau avaient une tonalité tout à fait différente, et il a été suggéré qu’ils pouvaient avoir pour objectif d’obtenir l’aide de la mère de l’aide pour atteindre le sein et téter (Christensson et al, 1995).
On a montré que ce comportement de protestation-détresse pouvait modifier la structure cérébrale dans le sens d’une moins bonne adaptation, avec des conséquences sur le comportement futur. La séparation induit des changements dans l’efficacité fondamentale des systèmes (McKenna, 1993). La séparation précoce peut induire des différences majeures dans la susceptibilité aux pathologies induites par le stress (Hofer, 1994). Les origines de nombreuses déviations comportementales sont inconnues ; certaines pourraient-elles être en rapport avec les violations de notre agenda inné ? (Kjellmer et Winberg, 1994).
Paradigme occidental et paradigme originel
Il nous faut comprendre le paradigme biologique originel pour les soins à l’enfant, et pourquoi notre paradigme occidental est devenu ce qu’il est.
Sur le plan de l’évolution, Homo sapiens est extrêmement immature à la naissance. Le volume de son cerveau ne représente que 25% de son volume à l’âge adulte, contre 45% chez les chimpanzés, et encore davantage chez tous les autres mammifères. On estime que c’est un compromis, la conséquence du rétrécissement de la filière pelvienne suite à la station debout, rendant impossible le passage d’un crâne plus volumineux. Le cerveau poursuit donc sa croissance après la naissance. Homo sapiens a donc dû développer des mécanismes pour gérer cette immaturité. La naissance prématurée n’est pas une aussi mauvaise nouvelle pour le petit humain que pour d’autres espèces animales, tant que l’enfant bénéficie de son habitat normal.
Certains estiment que le petit humain, avec son cortex cérébral développé, ne peut pas être comparé aux autres animaux. Toutefois, les études anthropologiques démontrent le contraire. Homo sapiens a été un chasseur cueilleur tropical pendant 3 millions d’années. Les changements ont débuté il y a environ 10.000 ans, avec le début de l’agriculture, mais il existe encore des peuplades de chasseurs cueilleurs tropicaux, qui ont été étudiées par les anthropologues (Lozoff et Brittenham, 1979). Une chose commune dans toutes ces peuplades est le fait que les nouveau-nés et les bébés sont constamment portés, ils dorment contre leur mère, leurs pleurs reçoivent une réponse immédiate, les mises au sein interviennent toutes les 1 à 2 heures, et l’allaitement se poursuit jusqu’à 2 ans. Pendant les 100 dernières années, ce comportement millénaire (soins attentionnés et portage) est devenu un comportement dans lequel l’enfant est laissé seul (mise à l’écart), séparé de sa mère, ses pleurs étant ignorés, nourri toutes les 4 heures (comme les animaux nidificateurs), avec un lait industriel (fait à partir du lait d’une autre espèce) et d’autres substituts introduits très rapidement. Lozoff et al (1977) estiment que ces modifications altèrent l’initiation de la relation mère-enfant, qui peut être modifiée au-delà des capacités d’adaptabilité du bébé.
Semmelweis a identifié les infections comme étant une cause de mortalité maternelle, et à la fin du 19ème siècle les infections étaient une cause reconnue de mortalité chez les prématurés. Tarnier et Budin en France ont développé et mis en œuvre le placement en couveuse pour protéger les nouveau-nés vis-à-vis des infections, et les ont faites en verre pour que la mère puisse voir son enfant et participer aux soins. Un allemand nommé Coonez a exporté ce concept aux USA, mais en a exclu la mère. Au fur et à mesure que les soins aux enfants se sont institutionnalisés dans les hôpitaux américains, les mères ont de plus en plus été exclues comme étant la cause des infections chez les nourrissons. Comme les mères étaient exclues, l’alimentation au lait industriel est devenue un moyen pratique, et bientôt essentiel, de nourrir les enfants. Cette évolution sociale était finie à la fin des années 1950. C’est seulement au début des années 1960 que l’on a commencé à faire des études randomisées sur de nouvelles méthodes de soin. Les couveuses et l’alimentation au lait industriel n’ont jamais fait l’objet de telles études.
Le résultat en est notre paradigme occidental. Le nouveau-né est généralement vu comme totalement impuissant, et ayant besoin d’aide pour tous ses besoins. Lorsque l’enfant est né à terme, on considère que la mère peut subvenir à ses besoins après avoir été informée par l’équipe soignante, mais lorsque l’enfant est un prématuré, le personnel soignant pense qu’il doit enlever l’enfant à sa mère et subvenir à tous ses besoins pendant une longue période.
Notre étude randomisée, et ses implications pour les soins en néonatalogie
Notre culture actuelle est une de celles qui font confiance aux incubateurs, peut-être parce qu’elle ne connaît pas ses effets néfastes, et qu’elle ignore également l’existence d’alternatives. Le Portage Kangourou a été défini de façons diverses, mais ses deux principales composantes sont le contact peau à peau et l’allaitement. D’un point de vue biologique, et pendant le post-partum immédiat, le contact peau à peau représente l’habitat normal pour Homo sapiens, et l’allaitement représente la « niche », ou le comportement pré-programmé pour cet habitat. Le paradigme du portage kangourou est que la prématurité n’est pas une maladie, mais que la séparation d’avec la mère (l’habitat) fera de la prématurité une maladie. De la même façon que priver l’enfant de sa niche normale (l’allaitement et le lait maternel en tant que deux concepts séparés) rendra le prématuré malade. Dans le paradigme du portage kangourou, l’habitat original et la niche sont le point de départ des soins, auxquels nous ajoutons toute la technologie et le soutien disponibles.
Tous les ans, 5 millions d’enfants meurent, et la prématurité est soit la cause, soit un des facteurs du décès dans au moins la moitié de ces décès. Récemment, le portage kangourou (défini comme le portage peau à peau de l’enfant et l’allaitement) a été recommandé comme un moyen possible de soigner les prématurés. Utiliser la mère comme alternative à l’incubateur dès la naissance a été mis en œuvre pour la première fois dans l’hôpital d’une mission au Zimbabwe, et cette expérience a été décrite (Bergman et Jurisoo, 1994). Le taux de survie des enfants de très petit poids de naissance est passé de 10 à 50%. Jusqu’à maintenant, ce type de portage était généralement utilisé uniquement lorsque le nourrisson était cliniquement stabilisé. Il n’existait aucune étude pour évaluer son innocuité ou son efficacité chez des prématurés dès la naissance. Notre étude randomisée a été conduite en 2000 et 2001, afin d’évaluer l’hypothèse selon laquelle le placement en incubateur donnait de moins bons résultats que le contact peau à peau (voir encadré). Elle avait pour objectif de s’assurer que la seule différence dans les soins prodigués à l’enfant était son habitat. Les bébés placés en peau à peau se sont tous stabilisés dans les 6 heures, contre la moitié des enfants placés en incubateur. Tous les bébés placés en incubateur ont eu des réponses de protestation-détresse, avec baisse de la température et rythme cardiaque et respiratoire instable. Cette étude n’était pas conçue pour rechercher un impact à long terme, et il n’existe à ma connaissance aucune étude de ce genre. Toutefois, ce qu’on peut déduire des études effectuées sur les mammifère est clair : les nouveau-nés humains séparés de leur mère ont exactement les mêmes réponses physiologiques que les autres mammifères, et tous les mammifères ayant subi une telle séparation montrent des séquelles pouvant durer toute la vie.
Le portage kangourou est généralement pratiqué avec des nouveau-nés stabilisés. Cette étude montre que le contact peau à peau débuté immédiatement après la naissance, à la place de la mise en incubateur, est à la fois sûr et efficace pour les enfants nés avec un poids de 1200 à 2199 g. Cela permet de recommander l’utilisation du portage kangourou dès la naissance, en particulier dans les pays en voie de développement où il n’y a pas d’incubateurs. Même dans les pays où des incubateurs sont disponibles, comme en Afrique du sud, le portage kangourou pourrait être préférable.
Définir le Portage Kangourou en termes de besoins physiologiques fondamentaux
Le Portage Kangourou a été défini de différentes façons, mais ses deux composantes essentielles sont le contact peau à peau et l’allaitement. D’un point de vue biologique, en post-partum immédiat, l’habitat normal du petit Homo sapiens est le corps de sa mère, et l’allaitement représente la « niche », le comportement pré-programmé pour cet habitat.
L’habitat fait plus que subvenir aux besoins nutritionnels. Dans l’habitat utérin, il est évident que l’oxygénation est assurée par le biais du placenta et du cordon ombilical, qui pourvoient aussi à la nutrition ; l’utérus garantit également la chaleur et la protection. Ce sont les quatre besoins biologiques fondamentaux. Les recherches effectuées ces dix dernières années sont fortement en faveur du fait que le c’est le contact peau à peau en soi, habitat normal du nouveau-né humain, qui subvient à ses besoins, et non la mère ou les services de santé. L’oxygénation de l’enfant est améliorée par le contact peau à peau, au point que ce dernier est utilisé avec succès pour traiter des détresses respiratoires. Les enfants qu’on sort de leur incubateur pour les mettre en peau à peau présentent une augmentation de leur température, et la stabilité de cette dernière est nettement améliorée (6 ? Fifer, 1994). La nutrition est améliorée, grâce aux respect de la capacité de la mère à allaiter et au respect de la capacité de l’enfant à se nourrir. Les enfants nés à terme après un accouchement non médicamenteux qui sont laissés sur la poitrine de leur mère sans être dérangés vont tous prendre spontanément le sein dans l’heure qui suit la naissance, sans aucune aide (7 ? Shore, 2001). Les stimulations que le nouveau-né donne à la mère quand il est contre sa peau déclenchent chez la mère un comportement de maternage et de protection. L’immunité de l’enfant est améliorée de façon encore visible au bout de 6 mois (8 ? Emerson, 1998). D’autres effets positifs du contact peau à peau sur la mère sont, entre autres, un attachement plus fort à l’enfant, et une meilleure guérison des émotions négatives liées à l’accouchement prématuré.
Les remarquables capacités du nouveau-né
L’un des comportements essentiels à la survie du petit mammifère est l’allaitement. Le nouveau-né, y compris le nouveau-né humain, a juste besoin d’être au bon endroit pour pouvoir téter correctement : contre la poitrine de sa mère. Lorsqu’il tète, le nouveau-né respire mieux, se réchauffe mieux, se nourrit mieux, et il est protégé. L’allaitement permet à tous les besoins fondamentaux du petit d’être satisfaits au mieux.
Pendant les 10 à 14 premières semaines, la croissance du cerveau est déterminée génétiquement. Par la suite, cette croissance est un processus actif, avec croissance des axones et des dendrites. Chaque neurone crée des milliers de synapses en se développant dans toutes les dimensions, ce développement étant stimulé par les sensations et les expériences. Le fœtus a le sens de goût et celui de l’odorat très développés. Un nouveau-né peut reconnaître l’odeur du lait de sa mère de celle du lait d’une autre femme, à partir de la mémoire acquise pendant la vie intra-utérine. A la naissance, il utilise son odorat pour se diriger vers le mamelon.
A 30 semaines d’âge gestationnel, le fœtus peut reconnaître la voix de sa mère parmi les voix d’autres femmes, à partir de quelques mots enregistrés sur un magnétophone. Il peut distinguer la langue maternelle parmi plusieurs langues, là aussi à partir d’un simple mot. Le sens du toucher et les sensations kinesthésiques sont bien développées aussi. Après la naissance, l’enfant cherche activement à avoir la plus grande surface possible de son corps en contact avec la peau de sa mère (7). Les stimulations tactiles facilitent le passage des informations affectives entre la mère et l’enfant, et cela détermine le développement des schémas cérébraux. Le langage de la mère et de l’enfant est constitué de signaux sonores émis sous l’influence du système nerveux automatique des deux parties. C’est la base d’un bon développement de l’enfant. A sa naissance, ses perceptions sensorielles n’ont aucun « filtre », il expérimente pleinement toutes les sensations. Au fur et à mesure qu’il se développe, il apprend à « modérer » les apports sensoriels.
A la naissance, le nourrisson humain a davantage de synapses dans son cerveau qu’à n’importe quel autre stade de son développement. Le développement est un processus qui consiste à supprimer certaines synapses et à en développer d’autres, pour créer des « chemins » neuraux. Ces derniers pourront être bons ou mauvais, en fonction des sensations et expériences vécues par le nouveau-né. Les prématurés et les nouveau-nés ont un système nerveux qui n’a pas la capacité d’affaiblir les signaux sensoriels. La sur-stimulation de n’importe lequel de ses sens sera vécu comme douloureuse par le nouveau-né. Les hormones de stress augmentent sa perception de la douleur. Le résultat est similaire au scorpionisme par le parabuthus, un empoisonnement potentiellement mortel.
Les complications survenant pendant la naissance affectent la personnalité, les capacités relationnelles, l’estime de soi, et les schémas de comportement plus tard dans la vie (8 ? Emerson, 1998). S’il si ajoute le rejet par la mère et l’absence d’attachement, on constate une forte corrélation avec un comportement criminel et violent. La création de nurseries dans les hôpitaux et l’augmentation de la fréquence des séparations précoces d’avec la mère sont corrélés à des troubles de l’attachement, à l’abandon par la mère, et à l’augmentation des comportements d’addiction (besoins oraux du bébé non satisfaits).
Bien que sur le plan biologique on affirme que le nouveau-né est extrêmement immature, c’est une erreur d’en déduire que son incapacité est totale. Cette immaturité est relative ; il est immature par rapport à nous et à notre habitat, parce que le nouveau-né humain arrive dans un habitat nécessitant des capacités qu’il doit acquérir. Mais « notre » habitat d’adultes n’est pas l’habitat du nouveau-né. Lorsqu’il est placé dans l’habitat conçu pour lui, le nouveau-né humain fait preuve de remarquables capacités. La relation habitat-niche décrite par Albert et d’autres biologistes prend en compte le fait que l’organisme en développement est totalement équipé des circuits neurologiques correspondants aux comportements qui permettront à ses besoins fondamentaux d’être satisfaits. Ces besoins sont satisfaits lorsque l’habitat est adapté, le terme « niche » définissant la façon dont l’organisme exploite les ressources de son habitat grâce à ses capacités propres.
Les comportements d’auto attachement (qui amènent à la prise du sein pour la première fois) chez le petit humain, décrits par Widstrom (1987) et Righard (1990), sont maintenant bien connus. En termes biologiques, ce comportement est appelé « initiation », et c’est un neurocomportement inné, différent du comportement de maintien de l’allaitement. Ce comportement intervient dans une « période critique », un moment unique pendant lequel un événement déterminé doit survenir pour s’exprimer pleinement, et cette période est vitale pour le développement optimal de l’organisme.
Etat d’organisation et de séparation
Il est particulièrement important de prendre en compte le fait que la tétée que nous observons et que nous qualifions comme « l’allaitement » n’est que l’expression physique d’un neurocomportement inné et global qui n’est vu que pendant une courte période. D’un point de vue biologique, l’allaitement est la totalité du « programme nutritionnel », et sa réussite dépend du fait que l’enfant est dans un habitat adapté. De plus, ce programme nutritionnel nécessite le séjour constant et ininterrompu de l’enfant dans l’habitat prévu pour lui par la nature : le corps de la mère. Il s’exprime par le biais d’hormones spécifiques et de réponses du système nerveux autonome, qui surviennent nuit et jour. Le comportement observé entre les « tétées » fait aussi partie de ce programme nutritionnel. Cela peut aussi être décrit comme un « état d’organisation », et le programme NIDCAP nous en a appris beaucoup sur le sujet, bien que dans un contexte technologique.
L’état d’organisation se réfère au niveau d’éveil de l’organisme, qui, pour le bébé, va du sommeil profond aux hurlements, en passant par divers stades d’éveil. Le nouveau-né a absolument besoin de la présence de « cycles » adéquats, avec des périodes de sommeil pas trop profond, des périodes d’éveil pour les tétées, les pleurs et le stress étant évités autant que possible. Ce type optimal de cycles n’est observé que chez les bébés qui sont contre leur mère, tout particulièrement lorsque le contact peau à peau est maximal.
Restaurer le paradigme originel
Ces constatations doivent nous amener à poser un nouveau paradigme. Le seul besoin de l’enfant né à terme est d’être dans son habitat naturel, à savoir la mère ; non pas la mère comme pourvoyeuse de soins, mais la mère comme pourvoyeuse de contact peau à peau. L’enfant né à terme est raisonnablement robuste, le prématuré est fragile. Le besoin qu’a le prématuré de son habitat naturel est encore plus important que celui de l’enfant né à terme. Notre paradigme actuel voit l’incubateur comme l’habitat normal du prématuré, et le biberon comme moyen normal de le nourrir ; nous avons défini des normes pour le rythme cardiaque et la température, qui sont adaptées à l’incubateur. Nos « valeurs normales » devraient être redéfinies.
Dans nos services médicaux, nous devons reconnaître la place centrale de la mère en tant qu’habitat dont le bébé a absolument et désespérément besoin. Nous avons besoin de prendre en compte les capacités du nouveau-né à subvenir à ses propres besoins. Nous avons besoin de repenser nos services hospitaliers, et de réviser leur pratiques, afin de nous assurer que le soutien nécessaire est apporté à la mère pour qu’elle puisse fournir à l’enfant son habitat normal, et aider le prématuré à subvenir à ses besoins. Cela implique de reconnaître que les capacités neurodéveloppementales ne sont pas forcément liées au développement physique de l’enfant. Le prématuré dispose du même programme neurodéveloppemental que les enfants nés à terme ; à cause de son immaturité physique, il a juste besoin d’aide. Cette aide doit lui être apportée, mais pas en l’enlevant de son habitat naturel et en violant sa programmation innée.
Le paradigme du Portage Kangourou se fonde sur le fait que la prématurité n’est pas une maladie, mais que la séparation d’avec l’habitat naturel (la mère) rendra le prématuré malade. De même que supprimer l’accès à la niche (l’accès au sein, l’allaitement et l’alimentation avec le lait maternel, vus comme concepts séparés), rendra le prématuré malade. Dans le paradigme du Portage Kangourou, le respect de l’habitat et de la niche naturels constitue le fondement des soins, auxquels seront adjoints le soutien et la technologie disponibles.
Le Portage Kangourou respecte le paradigme originel pour les soins aux enfants :
Le contact peau à peau avec la mère est l’habitat requis du petit humain, un droit fondamental du nouveau-né.
L’allaitement exclusif est essentiel à sa santé physique, neurologique et mentale, avec un impact pendant toute la vie.
Prodiguer le soutien qui permettra à TOUS les nouveau-nés de rester contre leur mère devrait être une priorité universelle de santé publique.
Aider un prématuré à téter correctement
Ce qui est décrit ci-dessus est très différent des pratiques de haute technologies en vigueur actuellement, dans lesquelles la séparation mère enfant est acceptée comme normale et nécessaire. Dans notre culture occidentale, le nourrisson est habituellement considéré comme totalement impuissant, et ayant besoin d’aide pour tous ses besoins. Lorsque l’enfant est né à terme, la mère est vue comme la personne subvenant à ses besoins. Lorsque l’enfant est prématuré, le personnel soignant estime qu’il doit enlever l’enfant à sa mère pour subvenir à ses besoins. Les arguments que je présente ici montrent que c’est faux. Le seul besoin de l’enfant né à terme est d’être placé dans l’habitat adéquat, qui n’est pas la mère en tant que personne assurant les soins, mais la mère en tant que pourvoyeuse de contact peau à peau.
L’enfant né à terme est raisonnablement robuste. Le prématuré est fragile. Au vu des connaissances actuelles sur le comportement du nouveau-né (allaitement, réaction de protestation – détresse), et dans la mesure où l’allaitement et le contact peau à peau compensent l’immaturité du nourrisson, il est tout à fait logique de penser que le contact peau à peau est encore plus essentiel pour les prématurés. S’il en est privé, cela induit une réponse de « protestation-détresse », avec un taux de glucocorticoïdes 10 fois plus élevé que la normale (Modi, 1998). De tels taux sont toxiques pour les prématurés, et ils ont aussi un puissant effet inhibiteur sur le tractus digestif. Il y a sécrétion de somatostatine, qui a un important effet inhibiteur sur tous les aspects du fonctionnement du tractus digestif, avec abaissement de toutes les hormones bénéfiques pour le tractus digestif, ainsi que des hormones de croissance.
Les mammifères naissent avec un seul objectif : être allaités.
Un nouveau-né est un être totalement développé, et très compétent !
Le cerveau fœtal est conscient !!
Le nouveau-né est programmé pour téter :
le fœtus sait avaler entre 16 et 20 semaines
il a des mouvements de succion entre 26 et 28 semaines
à partir de 36 semaines de gestation, il est capable de téter.
Téter au sein et téter au biberon peuvent sembler similaires, mais c’est en fait TRES différent. Téter au biberon est stressant pour un prématuré. Les prématurés peuvent être mis au sein, même dès 26 semaines d’âge gestationnel, mais ils ont besoin d’aide.
La pratique d’allaitement lorsque l’enfant n’est jamais séparé de sa mère est très différence de celle que nous considérons comme « normale » dans notre culture occidentale. Tout d’abord, cette pratique est totalement déterminée par l’enfant, et non par la mère, et chaque enfant est unique. Un bébé qui peut choisir lui-même à quelle fréquence il va prendre le sein depuis le début va mettre en place une « routine » d’allaitement ; il prendra le sein toutes les heures, toutes les deux heures au plus, avalera tout le lait qui coulera après un seul réflexe d’éjection, ce qui convient tout à fait à la faible capacité de son estomac, et lui apporte ce qu’il faut de calories et de nutriments pour une ou deux heures au plus, et il gèrera efficacement son état cyclique d’organisation. C’est la pratique d’allaitement constatée dans presque toutes les cultures non occidentales.
En conclusion
L’allaitement est une stratégie cruciale de survie pour le nouveau-né humain, et c’est un comportement qui dépend entièrement d’une programmation cérébrale limbique, qui dépend elle-même du fait que l’enfant est dans son habitat normal : le corps de sa mère. Toute séparation a pour résultat un programme neurodéveloppemental différent du programme normal, et potentiellement néfaste. En conséquence, le contact avec le corps de la mère est spécifiquement nécessaire à partir du moment de la naissance, et il devrait être continu.
Références
Comparaison entre le portage kangourou à partir de la naissance et la mise en incubateur conventionnel
Kangaroo mother care from birth compared to conventional incubator care. Nils Bergman. Perinatal Priorities, March 2003.
L’objectif de cette étude controlée randomisée était de comparer l’état clinique d’enfants placés en incubateur ou en contact peau-à-peau avec leur mère après leur naissance. Leur état clinique a été évalué à 6 heures, par le biais d’un score de stabilisation et des paramètres physiologiques individuels. Notre hypothèse de départ était que le contact peau-à-peau était supérieur au placement en incubateur pour les prématurés nés avec un poids de 1200 à 2199 g.
Cette étude a été effectuée dans un centre hospitalier de niveau deux ayant un service de néonatalogie et une unité obstétricale de niveau un, le tout constituant un service maternel et néonatal. Toutes les mères qui étaient susceptibles d’accoucher d’un enfant pesant entre 1200 et 2199 g ont été identifiées. Tous les enfants des mères ayant accepté de participer ont reçu les soins standards pendant les 5 premières minutes de vie, période pendant laquelle on évaluait si l’enfant était éligible pour l’étude. Les enfants (40 enfants et leur mère) étaient ensuite répartis par tirage au sort en 2 groupes. Les nouveau-nés du groupe intervention ont été placés nus contre la poitrine nue de leur mère pendant 6 heures, les nouveau-nés du groupe témoin étant placés en incubateur pendant cette période. Tous les autres soins, observations et procédures ont été identiques dans les deux groupes.
On a constaté que :
tous les enfants ont eu besoin de soins intensifs pendant les 6 premières heures ;
le score de stabilisation mesuré pendant les 6 premières heures était plus élevé chez les enfants en peau-à-peau ;
la température moyenne pendant la première heure de vie était plus élevée chez les enfants en peau-à-peau ;
les enfants placés en incubateur étaient hypothermique pendant la première heure, en dépit du fait que la température dans les incubateurs était de 36,5°C.
Ces résultats confirment l’hypothèse de départ, à savoir que le contact peau à peau est supérieur à l’incubateur pour les nouveau-nés de petit poids de naissance.
Schéma de Persson (15) pour l’allaitement du prématuré :
Etape 1 : le contact peau-à-peau doit être continu et débuter dès la naissance
Etape 2 : prendre le temps nécessaire ; c’est le bébé qui donne le rythme
Etape 3 : état d’organisation – attendre que l’enfant soit en stade d’éveil alerte
Etape 4 : sentir le sein – cela se fait automatiquement si le sein est exposé
Etape 5 : le goût – un prématuré a besoin d’un peu plus longtemps pour s’y mettre
Etape 6 : la prise du sein – elle peut être difficile pour un grand prématuré
Etape 7 : téter – cela requiert peu d’efforts, en-dehors de la prise du sein
Lorsque l’enfant a commencé à prendre le sein, veiller à profiter de tous les moments où il est en éveil alerte pour lui donner l’opportunité de téter.
Nils Bergman
Cette présentation a pour objectif de présenter les arguments biologiques, physiologiques, neurocomportementaux, évolutionnaires et anthropologiques montrant que le contact peau à peau entre la mère et son enfant représente la norme pour tous les nouveau-nés, et que dans cette norme il y a une « niche comportementale » qui, en post-partum immédiat, est l’allaitement. Si l’absorption de lait par l’enfant est habituellement appelée allaitement, la lactation devrait être vue comme un continuum neurocomportemental organisé en états cycliques. Il est urgent de restaurer ce paradigme original, comme étant préférable aux pratiques standardisées actuelles avec incubateur, contact épisodique, et alimentation au lait industriel avec un biberon (paradigme : règles considérées comme la norme dans une société, et servant de modèle de référence).
Comment le cerveau agit sur le corps : choix comportementaux du nouveau-né
Le métabolisme basal de tous les animaux est régulé par le cerveau archaïque, et s’exprime par le biais d’une programmation comportementale. Chaque programme a son jeu d’hormones, ses automatismes, et se caractérise par un comportement physique. Le programme neurocomportemental de la reproduction a été étudié de façon extensive chez les mammifères. Chaque étape de la grossesse a son climat hormonal spécifique, et ses composantes autonomiques et somatiques. Les recherches biologiques sur de nombreux mammifères ont montré que les phénomènes neuraux de la grossesse sont « fortement conservés », qu’ils sont presque identiques dans toutes les espèces (Christensson, 1995).
En termes biologiques, Homo sapiens est un mammifère. Ce qui caractérise tous les mammifères est qu’ils ont des mamelles (du latin mammae) destinées à l’alimentation du petit. Les recherches biologiques sur de nombreux mammifères ont montré que le processus survenant pendant le déroulement de la grossesse est « hautement conservé », et qu’il est presque identique chez toutes les espèces. De même, les mécanismes endocriniens initiaux de la grossesse sont remarquablement similaires dans toutes les espèces (Keverne et Kendrick, 1994). Ce sont des comportements programmés par le système limbique de notre cerveau. Après la naissance, tous les mammifères présentent une séquence comportementale définie (Rosenblatt, 1994), qui mène au démarrage et à la mise en place du comportement d’allaitement. Il existe des différences au niveau de cette séquence, chaque espèce ayant sa propre séquence. Une découverte capitale et surprenante a été que c’est le comportement du nouveau-né qui est déterminant, et que ce comportement induit une réponse de soins chez la mère (Rosenblatt, 1994). On a aussi constaté qu’il existe une période critique, à savoir une période pendant laquelle la survenue de certains évènements clés est nécessaire pour un développement optimal ; période bien décrite par la recherche sur les mammifères, et dont l’importance est de plus en plus reconnue aussi chez l’être humain. Après son initiation par le nouveau-né, l’allaitement s’établit par le biais d’une gamme de stimulations mutuelles complexes entre la mère et l’enfant (Kjellmer et Winberg, 1994). Toutefois, chez toutes les espèces, l’allaitement est un comportement remarquablement fragile et transitoire (Alberts, 1994) ; il pourra être facilement perturbé par toute intervention (Christensson et al, 1994).
Les biologistes décrivent les mammifères comme se développant dans une série d’habitats (utérus, proximité du corps de la mère, fratrie, reste du monde). Le principal concept est que dans chacun de ces habitats, l’organisme en développement est physiquement capable et neurobiologiquement programmé pour se comporter d’une façon qui permettra à ses besoins d’être satisfaits (Alberts, 1994) ; il est doté des capacités requises, qui s’exprimeront spontanément dans l’habitat pour lequel l’organisme est conçu, cet habitat pourvoyant aux besoins de l’organisme. L’habitat détermine aussi le niveau d’organisation du cerveau, à savoir la capacité à contrôler correctement le niveau d’éveil. L’étude des électroencéphalogrammes a monté que la durée d’un cycle de sommeil normal chez le nouveau-né est de 60 à 90 minutes, et que l’interruption des cycles induit un stress et des pathologies. Mais un cycle normal de sommeil chez les bébés ne peut être vu que lorsqu’il est dans son habitat normal, à savoir lorsque l’enfant est contre la peau de sa mère.
Ces facteurs neurocomportementaux ont un objectif spécifique : subvenir aux besoins biologiques de base de l’organisme. Les biologistes estiment habituellement qu’il existe trois besoins (chaleur, alimentation et protection – le besoin d’oxygène étant trop évident pour être mentionné bien qu’il soit fondamental), et dans chaque habitat l’organisme en développement est physiquement capable et neurologiquement programmé pour se comporter de façon à ce que ses besoins soient satisfaits. En termes plus scientifiques, l’organisme en développement a besoin d’une température adéquate, d’une nutrition spécifique, et de protection prodiguée par différents moyens.
Conséquences de la séparation mère-enfant
Lorsqu’ils sont enlevés de leur habitat normal, les petits mammifères ont un comportement identique et pré-programmé, qu’on peut appeler « réponse de protestation et de détresse » (Alberts, 1994), qui a été décrite en premier chez des nourrissons humain orphelin après la seconde guerre mondiale (9) ; elle a par la suite été étudiée chez des singes, puis chez de nombreux autres animaux. La réponse de protestation est une activité intense ayant pour objectif de permettre au bébé de retrouver son habitat, la réponse de désespoir est une réponse de privation et de survie, avec baisse de la température du corps et du rythme cardiaque, induite par une augmentation massive du taux des hormones de stress. Pleurer est nocif pour les nouveau-nés ; cela restaure la circulation fœtale, et augmente le risque d’hémorragie intraventriculaire et de divers autres problèmes. La première violation, le pire des cas, pour tous les nouveau-nés, est la séparation d’avec sa mère, son habitat normal. Cette réponse et son impact sont passés en revue dans un long article d’Allan Shore (2001).
« … la réponse psychobiologique du bébé aux traumatismes est composée de 2 schémas séparés de réponse – l’hypervigilance et la dissociation. » (Perry et al)
« … dans l’hypervigilance, le système nerveux sympathique est brusquement activé de façon importante, avec augmentation du rythme cardiaque, de la pression sanguine, du tonus et de la vigilance, la détresse de l’enfant se manifestant par des pleurs, puis des hurlements… cet état de « détresse frénétique », ce que Perry appelle « peur panique », étant connu comme une stimulation ergotropique… avec sécrétion de taux excessifs des principales hormones de stress… résultant dans un état hypermétabolique du cerveau.
…la dissociation est le stade suivant de la réaction en réponse à la terreur, avec engourdissement et évitement, … un état de conservation et de manque, une réponse parasympathique qui survient dans les situations où la personne n’a ni aide ni espoir… une réponse métabolique qui est utilisée pendant toute la vie, par laquelle l’individu se déconnecte pour « conserver son énergie »… une conduite dangereuse de survie où l’individu feint d’être mort.
Dans cet état passif de profond détachement, le taux des opioïdes endogènes est élevé, ce qui entraîne l’immobilité et l’arrêt des cris de détresse de l’enfant. Le tonus vagal augmente considérablement, avec baisse de la pression sanguine et du rythme cardiaque… dans cet état, tant les composantes du système sympathique dépensant de l’énergie que celles du système parasympathique économiseur d’énergie sont activées au niveau du cerveau de l’enfant… (provoquant) des altérations biochimiques chaotiques, un état toxique neurochimique pour le cerveau en plein développement de l’enfant. » (Shore, 2001).
Lorsque le petit retrouve son habitat normal (le corps de sa mère), on constate une augmentation rapide de la température et du rythme cardiaque. « Les appels de détresses liés à la séparation » ont été particulièrement bien documentés chez les rats (Alberts, 1994). On a constaté des appels de détresse similaires chez les bébés humains placés dans des berceaux, ces bébés passant jusqu’à 10 fois plus de temps à pleureur que les bébés placés contre la peau de leur mère (Michelson et al, 1996). De plus, les pleurs des bébés placés en peau à peau avaient une tonalité tout à fait différente, et il a été suggéré qu’ils pouvaient avoir pour objectif d’obtenir l’aide de la mère de l’aide pour atteindre le sein et téter (Christensson et al, 1995).
On a montré que ce comportement de protestation-détresse pouvait modifier la structure cérébrale dans le sens d’une moins bonne adaptation, avec des conséquences sur le comportement futur. La séparation induit des changements dans l’efficacité fondamentale des systèmes (McKenna, 1993). La séparation précoce peut induire des différences majeures dans la susceptibilité aux pathologies induites par le stress (Hofer, 1994). Les origines de nombreuses déviations comportementales sont inconnues ; certaines pourraient-elles être en rapport avec les violations de notre agenda inné ? (Kjellmer et Winberg, 1994).
Paradigme occidental et paradigme originel
Il nous faut comprendre le paradigme biologique originel pour les soins à l’enfant, et pourquoi notre paradigme occidental est devenu ce qu’il est.
Sur le plan de l’évolution, Homo sapiens est extrêmement immature à la naissance. Le volume de son cerveau ne représente que 25% de son volume à l’âge adulte, contre 45% chez les chimpanzés, et encore davantage chez tous les autres mammifères. On estime que c’est un compromis, la conséquence du rétrécissement de la filière pelvienne suite à la station debout, rendant impossible le passage d’un crâne plus volumineux. Le cerveau poursuit donc sa croissance après la naissance. Homo sapiens a donc dû développer des mécanismes pour gérer cette immaturité. La naissance prématurée n’est pas une aussi mauvaise nouvelle pour le petit humain que pour d’autres espèces animales, tant que l’enfant bénéficie de son habitat normal.
Certains estiment que le petit humain, avec son cortex cérébral développé, ne peut pas être comparé aux autres animaux. Toutefois, les études anthropologiques démontrent le contraire. Homo sapiens a été un chasseur cueilleur tropical pendant 3 millions d’années. Les changements ont débuté il y a environ 10.000 ans, avec le début de l’agriculture, mais il existe encore des peuplades de chasseurs cueilleurs tropicaux, qui ont été étudiées par les anthropologues (Lozoff et Brittenham, 1979). Une chose commune dans toutes ces peuplades est le fait que les nouveau-nés et les bébés sont constamment portés, ils dorment contre leur mère, leurs pleurs reçoivent une réponse immédiate, les mises au sein interviennent toutes les 1 à 2 heures, et l’allaitement se poursuit jusqu’à 2 ans. Pendant les 100 dernières années, ce comportement millénaire (soins attentionnés et portage) est devenu un comportement dans lequel l’enfant est laissé seul (mise à l’écart), séparé de sa mère, ses pleurs étant ignorés, nourri toutes les 4 heures (comme les animaux nidificateurs), avec un lait industriel (fait à partir du lait d’une autre espèce) et d’autres substituts introduits très rapidement. Lozoff et al (1977) estiment que ces modifications altèrent l’initiation de la relation mère-enfant, qui peut être modifiée au-delà des capacités d’adaptabilité du bébé.
Semmelweis a identifié les infections comme étant une cause de mortalité maternelle, et à la fin du 19ème siècle les infections étaient une cause reconnue de mortalité chez les prématurés. Tarnier et Budin en France ont développé et mis en œuvre le placement en couveuse pour protéger les nouveau-nés vis-à-vis des infections, et les ont faites en verre pour que la mère puisse voir son enfant et participer aux soins. Un allemand nommé Coonez a exporté ce concept aux USA, mais en a exclu la mère. Au fur et à mesure que les soins aux enfants se sont institutionnalisés dans les hôpitaux américains, les mères ont de plus en plus été exclues comme étant la cause des infections chez les nourrissons. Comme les mères étaient exclues, l’alimentation au lait industriel est devenue un moyen pratique, et bientôt essentiel, de nourrir les enfants. Cette évolution sociale était finie à la fin des années 1950. C’est seulement au début des années 1960 que l’on a commencé à faire des études randomisées sur de nouvelles méthodes de soin. Les couveuses et l’alimentation au lait industriel n’ont jamais fait l’objet de telles études.
Le résultat en est notre paradigme occidental. Le nouveau-né est généralement vu comme totalement impuissant, et ayant besoin d’aide pour tous ses besoins. Lorsque l’enfant est né à terme, on considère que la mère peut subvenir à ses besoins après avoir été informée par l’équipe soignante, mais lorsque l’enfant est un prématuré, le personnel soignant pense qu’il doit enlever l’enfant à sa mère et subvenir à tous ses besoins pendant une longue période.
Notre étude randomisée, et ses implications pour les soins en néonatalogie
Notre culture actuelle est une de celles qui font confiance aux incubateurs, peut-être parce qu’elle ne connaît pas ses effets néfastes, et qu’elle ignore également l’existence d’alternatives. Le Portage Kangourou a été défini de façons diverses, mais ses deux principales composantes sont le contact peau à peau et l’allaitement. D’un point de vue biologique, et pendant le post-partum immédiat, le contact peau à peau représente l’habitat normal pour Homo sapiens, et l’allaitement représente la « niche », ou le comportement pré-programmé pour cet habitat. Le paradigme du portage kangourou est que la prématurité n’est pas une maladie, mais que la séparation d’avec la mère (l’habitat) fera de la prématurité une maladie. De la même façon que priver l’enfant de sa niche normale (l’allaitement et le lait maternel en tant que deux concepts séparés) rendra le prématuré malade. Dans le paradigme du portage kangourou, l’habitat original et la niche sont le point de départ des soins, auxquels nous ajoutons toute la technologie et le soutien disponibles.
Tous les ans, 5 millions d’enfants meurent, et la prématurité est soit la cause, soit un des facteurs du décès dans au moins la moitié de ces décès. Récemment, le portage kangourou (défini comme le portage peau à peau de l’enfant et l’allaitement) a été recommandé comme un moyen possible de soigner les prématurés. Utiliser la mère comme alternative à l’incubateur dès la naissance a été mis en œuvre pour la première fois dans l’hôpital d’une mission au Zimbabwe, et cette expérience a été décrite (Bergman et Jurisoo, 1994). Le taux de survie des enfants de très petit poids de naissance est passé de 10 à 50%. Jusqu’à maintenant, ce type de portage était généralement utilisé uniquement lorsque le nourrisson était cliniquement stabilisé. Il n’existait aucune étude pour évaluer son innocuité ou son efficacité chez des prématurés dès la naissance. Notre étude randomisée a été conduite en 2000 et 2001, afin d’évaluer l’hypothèse selon laquelle le placement en incubateur donnait de moins bons résultats que le contact peau à peau (voir encadré). Elle avait pour objectif de s’assurer que la seule différence dans les soins prodigués à l’enfant était son habitat. Les bébés placés en peau à peau se sont tous stabilisés dans les 6 heures, contre la moitié des enfants placés en incubateur. Tous les bébés placés en incubateur ont eu des réponses de protestation-détresse, avec baisse de la température et rythme cardiaque et respiratoire instable. Cette étude n’était pas conçue pour rechercher un impact à long terme, et il n’existe à ma connaissance aucune étude de ce genre. Toutefois, ce qu’on peut déduire des études effectuées sur les mammifère est clair : les nouveau-nés humains séparés de leur mère ont exactement les mêmes réponses physiologiques que les autres mammifères, et tous les mammifères ayant subi une telle séparation montrent des séquelles pouvant durer toute la vie.
Le portage kangourou est généralement pratiqué avec des nouveau-nés stabilisés. Cette étude montre que le contact peau à peau débuté immédiatement après la naissance, à la place de la mise en incubateur, est à la fois sûr et efficace pour les enfants nés avec un poids de 1200 à 2199 g. Cela permet de recommander l’utilisation du portage kangourou dès la naissance, en particulier dans les pays en voie de développement où il n’y a pas d’incubateurs. Même dans les pays où des incubateurs sont disponibles, comme en Afrique du sud, le portage kangourou pourrait être préférable.
Définir le Portage Kangourou en termes de besoins physiologiques fondamentaux
Le Portage Kangourou a été défini de différentes façons, mais ses deux composantes essentielles sont le contact peau à peau et l’allaitement. D’un point de vue biologique, en post-partum immédiat, l’habitat normal du petit Homo sapiens est le corps de sa mère, et l’allaitement représente la « niche », le comportement pré-programmé pour cet habitat.
L’habitat fait plus que subvenir aux besoins nutritionnels. Dans l’habitat utérin, il est évident que l’oxygénation est assurée par le biais du placenta et du cordon ombilical, qui pourvoient aussi à la nutrition ; l’utérus garantit également la chaleur et la protection. Ce sont les quatre besoins biologiques fondamentaux. Les recherches effectuées ces dix dernières années sont fortement en faveur du fait que le c’est le contact peau à peau en soi, habitat normal du nouveau-né humain, qui subvient à ses besoins, et non la mère ou les services de santé. L’oxygénation de l’enfant est améliorée par le contact peau à peau, au point que ce dernier est utilisé avec succès pour traiter des détresses respiratoires. Les enfants qu’on sort de leur incubateur pour les mettre en peau à peau présentent une augmentation de leur température, et la stabilité de cette dernière est nettement améliorée (6 ? Fifer, 1994). La nutrition est améliorée, grâce aux respect de la capacité de la mère à allaiter et au respect de la capacité de l’enfant à se nourrir. Les enfants nés à terme après un accouchement non médicamenteux qui sont laissés sur la poitrine de leur mère sans être dérangés vont tous prendre spontanément le sein dans l’heure qui suit la naissance, sans aucune aide (7 ? Shore, 2001). Les stimulations que le nouveau-né donne à la mère quand il est contre sa peau déclenchent chez la mère un comportement de maternage et de protection. L’immunité de l’enfant est améliorée de façon encore visible au bout de 6 mois (8 ? Emerson, 1998). D’autres effets positifs du contact peau à peau sur la mère sont, entre autres, un attachement plus fort à l’enfant, et une meilleure guérison des émotions négatives liées à l’accouchement prématuré.
Les remarquables capacités du nouveau-né
L’un des comportements essentiels à la survie du petit mammifère est l’allaitement. Le nouveau-né, y compris le nouveau-né humain, a juste besoin d’être au bon endroit pour pouvoir téter correctement : contre la poitrine de sa mère. Lorsqu’il tète, le nouveau-né respire mieux, se réchauffe mieux, se nourrit mieux, et il est protégé. L’allaitement permet à tous les besoins fondamentaux du petit d’être satisfaits au mieux.
Pendant les 10 à 14 premières semaines, la croissance du cerveau est déterminée génétiquement. Par la suite, cette croissance est un processus actif, avec croissance des axones et des dendrites. Chaque neurone crée des milliers de synapses en se développant dans toutes les dimensions, ce développement étant stimulé par les sensations et les expériences. Le fœtus a le sens de goût et celui de l’odorat très développés. Un nouveau-né peut reconnaître l’odeur du lait de sa mère de celle du lait d’une autre femme, à partir de la mémoire acquise pendant la vie intra-utérine. A la naissance, il utilise son odorat pour se diriger vers le mamelon.
A 30 semaines d’âge gestationnel, le fœtus peut reconnaître la voix de sa mère parmi les voix d’autres femmes, à partir de quelques mots enregistrés sur un magnétophone. Il peut distinguer la langue maternelle parmi plusieurs langues, là aussi à partir d’un simple mot. Le sens du toucher et les sensations kinesthésiques sont bien développées aussi. Après la naissance, l’enfant cherche activement à avoir la plus grande surface possible de son corps en contact avec la peau de sa mère (7). Les stimulations tactiles facilitent le passage des informations affectives entre la mère et l’enfant, et cela détermine le développement des schémas cérébraux. Le langage de la mère et de l’enfant est constitué de signaux sonores émis sous l’influence du système nerveux automatique des deux parties. C’est la base d’un bon développement de l’enfant. A sa naissance, ses perceptions sensorielles n’ont aucun « filtre », il expérimente pleinement toutes les sensations. Au fur et à mesure qu’il se développe, il apprend à « modérer » les apports sensoriels.
A la naissance, le nourrisson humain a davantage de synapses dans son cerveau qu’à n’importe quel autre stade de son développement. Le développement est un processus qui consiste à supprimer certaines synapses et à en développer d’autres, pour créer des « chemins » neuraux. Ces derniers pourront être bons ou mauvais, en fonction des sensations et expériences vécues par le nouveau-né. Les prématurés et les nouveau-nés ont un système nerveux qui n’a pas la capacité d’affaiblir les signaux sensoriels. La sur-stimulation de n’importe lequel de ses sens sera vécu comme douloureuse par le nouveau-né. Les hormones de stress augmentent sa perception de la douleur. Le résultat est similaire au scorpionisme par le parabuthus, un empoisonnement potentiellement mortel.
Les complications survenant pendant la naissance affectent la personnalité, les capacités relationnelles, l’estime de soi, et les schémas de comportement plus tard dans la vie (8 ? Emerson, 1998). S’il si ajoute le rejet par la mère et l’absence d’attachement, on constate une forte corrélation avec un comportement criminel et violent. La création de nurseries dans les hôpitaux et l’augmentation de la fréquence des séparations précoces d’avec la mère sont corrélés à des troubles de l’attachement, à l’abandon par la mère, et à l’augmentation des comportements d’addiction (besoins oraux du bébé non satisfaits).
Bien que sur le plan biologique on affirme que le nouveau-né est extrêmement immature, c’est une erreur d’en déduire que son incapacité est totale. Cette immaturité est relative ; il est immature par rapport à nous et à notre habitat, parce que le nouveau-né humain arrive dans un habitat nécessitant des capacités qu’il doit acquérir. Mais « notre » habitat d’adultes n’est pas l’habitat du nouveau-né. Lorsqu’il est placé dans l’habitat conçu pour lui, le nouveau-né humain fait preuve de remarquables capacités. La relation habitat-niche décrite par Albert et d’autres biologistes prend en compte le fait que l’organisme en développement est totalement équipé des circuits neurologiques correspondants aux comportements qui permettront à ses besoins fondamentaux d’être satisfaits. Ces besoins sont satisfaits lorsque l’habitat est adapté, le terme « niche » définissant la façon dont l’organisme exploite les ressources de son habitat grâce à ses capacités propres.
Les comportements d’auto attachement (qui amènent à la prise du sein pour la première fois) chez le petit humain, décrits par Widstrom (1987) et Righard (1990), sont maintenant bien connus. En termes biologiques, ce comportement est appelé « initiation », et c’est un neurocomportement inné, différent du comportement de maintien de l’allaitement. Ce comportement intervient dans une « période critique », un moment unique pendant lequel un événement déterminé doit survenir pour s’exprimer pleinement, et cette période est vitale pour le développement optimal de l’organisme.
Etat d’organisation et de séparation
Il est particulièrement important de prendre en compte le fait que la tétée que nous observons et que nous qualifions comme « l’allaitement » n’est que l’expression physique d’un neurocomportement inné et global qui n’est vu que pendant une courte période. D’un point de vue biologique, l’allaitement est la totalité du « programme nutritionnel », et sa réussite dépend du fait que l’enfant est dans un habitat adapté. De plus, ce programme nutritionnel nécessite le séjour constant et ininterrompu de l’enfant dans l’habitat prévu pour lui par la nature : le corps de la mère. Il s’exprime par le biais d’hormones spécifiques et de réponses du système nerveux autonome, qui surviennent nuit et jour. Le comportement observé entre les « tétées » fait aussi partie de ce programme nutritionnel. Cela peut aussi être décrit comme un « état d’organisation », et le programme NIDCAP nous en a appris beaucoup sur le sujet, bien que dans un contexte technologique.
L’état d’organisation se réfère au niveau d’éveil de l’organisme, qui, pour le bébé, va du sommeil profond aux hurlements, en passant par divers stades d’éveil. Le nouveau-né a absolument besoin de la présence de « cycles » adéquats, avec des périodes de sommeil pas trop profond, des périodes d’éveil pour les tétées, les pleurs et le stress étant évités autant que possible. Ce type optimal de cycles n’est observé que chez les bébés qui sont contre leur mère, tout particulièrement lorsque le contact peau à peau est maximal.
Restaurer le paradigme originel
Ces constatations doivent nous amener à poser un nouveau paradigme. Le seul besoin de l’enfant né à terme est d’être dans son habitat naturel, à savoir la mère ; non pas la mère comme pourvoyeuse de soins, mais la mère comme pourvoyeuse de contact peau à peau. L’enfant né à terme est raisonnablement robuste, le prématuré est fragile. Le besoin qu’a le prématuré de son habitat naturel est encore plus important que celui de l’enfant né à terme. Notre paradigme actuel voit l’incubateur comme l’habitat normal du prématuré, et le biberon comme moyen normal de le nourrir ; nous avons défini des normes pour le rythme cardiaque et la température, qui sont adaptées à l’incubateur. Nos « valeurs normales » devraient être redéfinies.
Dans nos services médicaux, nous devons reconnaître la place centrale de la mère en tant qu’habitat dont le bébé a absolument et désespérément besoin. Nous avons besoin de prendre en compte les capacités du nouveau-né à subvenir à ses propres besoins. Nous avons besoin de repenser nos services hospitaliers, et de réviser leur pratiques, afin de nous assurer que le soutien nécessaire est apporté à la mère pour qu’elle puisse fournir à l’enfant son habitat normal, et aider le prématuré à subvenir à ses besoins. Cela implique de reconnaître que les capacités neurodéveloppementales ne sont pas forcément liées au développement physique de l’enfant. Le prématuré dispose du même programme neurodéveloppemental que les enfants nés à terme ; à cause de son immaturité physique, il a juste besoin d’aide. Cette aide doit lui être apportée, mais pas en l’enlevant de son habitat naturel et en violant sa programmation innée.
Le paradigme du Portage Kangourou se fonde sur le fait que la prématurité n’est pas une maladie, mais que la séparation d’avec l’habitat naturel (la mère) rendra le prématuré malade. De même que supprimer l’accès à la niche (l’accès au sein, l’allaitement et l’alimentation avec le lait maternel, vus comme concepts séparés), rendra le prématuré malade. Dans le paradigme du Portage Kangourou, le respect de l’habitat et de la niche naturels constitue le fondement des soins, auxquels seront adjoints le soutien et la technologie disponibles.
Le Portage Kangourou respecte le paradigme originel pour les soins aux enfants :
Le contact peau à peau avec la mère est l’habitat requis du petit humain, un droit fondamental du nouveau-né.
L’allaitement exclusif est essentiel à sa santé physique, neurologique et mentale, avec un impact pendant toute la vie.
Prodiguer le soutien qui permettra à TOUS les nouveau-nés de rester contre leur mère devrait être une priorité universelle de santé publique.
Aider un prématuré à téter correctement
Ce qui est décrit ci-dessus est très différent des pratiques de haute technologies en vigueur actuellement, dans lesquelles la séparation mère enfant est acceptée comme normale et nécessaire. Dans notre culture occidentale, le nourrisson est habituellement considéré comme totalement impuissant, et ayant besoin d’aide pour tous ses besoins. Lorsque l’enfant est né à terme, la mère est vue comme la personne subvenant à ses besoins. Lorsque l’enfant est prématuré, le personnel soignant estime qu’il doit enlever l’enfant à sa mère pour subvenir à ses besoins. Les arguments que je présente ici montrent que c’est faux. Le seul besoin de l’enfant né à terme est d’être placé dans l’habitat adéquat, qui n’est pas la mère en tant que personne assurant les soins, mais la mère en tant que pourvoyeuse de contact peau à peau.
L’enfant né à terme est raisonnablement robuste. Le prématuré est fragile. Au vu des connaissances actuelles sur le comportement du nouveau-né (allaitement, réaction de protestation – détresse), et dans la mesure où l’allaitement et le contact peau à peau compensent l’immaturité du nourrisson, il est tout à fait logique de penser que le contact peau à peau est encore plus essentiel pour les prématurés. S’il en est privé, cela induit une réponse de « protestation-détresse », avec un taux de glucocorticoïdes 10 fois plus élevé que la normale (Modi, 1998). De tels taux sont toxiques pour les prématurés, et ils ont aussi un puissant effet inhibiteur sur le tractus digestif. Il y a sécrétion de somatostatine, qui a un important effet inhibiteur sur tous les aspects du fonctionnement du tractus digestif, avec abaissement de toutes les hormones bénéfiques pour le tractus digestif, ainsi que des hormones de croissance.
Les mammifères naissent avec un seul objectif : être allaités.
Un nouveau-né est un être totalement développé, et très compétent !
Le cerveau fœtal est conscient !!
Le nouveau-né est programmé pour téter :
le fœtus sait avaler entre 16 et 20 semaines
il a des mouvements de succion entre 26 et 28 semaines
à partir de 36 semaines de gestation, il est capable de téter.
Téter au sein et téter au biberon peuvent sembler similaires, mais c’est en fait TRES différent. Téter au biberon est stressant pour un prématuré. Les prématurés peuvent être mis au sein, même dès 26 semaines d’âge gestationnel, mais ils ont besoin d’aide.
La pratique d’allaitement lorsque l’enfant n’est jamais séparé de sa mère est très différence de celle que nous considérons comme « normale » dans notre culture occidentale. Tout d’abord, cette pratique est totalement déterminée par l’enfant, et non par la mère, et chaque enfant est unique. Un bébé qui peut choisir lui-même à quelle fréquence il va prendre le sein depuis le début va mettre en place une « routine » d’allaitement ; il prendra le sein toutes les heures, toutes les deux heures au plus, avalera tout le lait qui coulera après un seul réflexe d’éjection, ce qui convient tout à fait à la faible capacité de son estomac, et lui apporte ce qu’il faut de calories et de nutriments pour une ou deux heures au plus, et il gèrera efficacement son état cyclique d’organisation. C’est la pratique d’allaitement constatée dans presque toutes les cultures non occidentales.
En conclusion
L’allaitement est une stratégie cruciale de survie pour le nouveau-né humain, et c’est un comportement qui dépend entièrement d’une programmation cérébrale limbique, qui dépend elle-même du fait que l’enfant est dans son habitat normal : le corps de sa mère. Toute séparation a pour résultat un programme neurodéveloppemental différent du programme normal, et potentiellement néfaste. En conséquence, le contact avec le corps de la mère est spécifiquement nécessaire à partir du moment de la naissance, et il devrait être continu.
Références
Comparaison entre le portage kangourou à partir de la naissance et la mise en incubateur conventionnel
Kangaroo mother care from birth compared to conventional incubator care. Nils Bergman. Perinatal Priorities, March 2003.
L’objectif de cette étude controlée randomisée était de comparer l’état clinique d’enfants placés en incubateur ou en contact peau-à-peau avec leur mère après leur naissance. Leur état clinique a été évalué à 6 heures, par le biais d’un score de stabilisation et des paramètres physiologiques individuels. Notre hypothèse de départ était que le contact peau-à-peau était supérieur au placement en incubateur pour les prématurés nés avec un poids de 1200 à 2199 g.
Cette étude a été effectuée dans un centre hospitalier de niveau deux ayant un service de néonatalogie et une unité obstétricale de niveau un, le tout constituant un service maternel et néonatal. Toutes les mères qui étaient susceptibles d’accoucher d’un enfant pesant entre 1200 et 2199 g ont été identifiées. Tous les enfants des mères ayant accepté de participer ont reçu les soins standards pendant les 5 premières minutes de vie, période pendant laquelle on évaluait si l’enfant était éligible pour l’étude. Les enfants (40 enfants et leur mère) étaient ensuite répartis par tirage au sort en 2 groupes. Les nouveau-nés du groupe intervention ont été placés nus contre la poitrine nue de leur mère pendant 6 heures, les nouveau-nés du groupe témoin étant placés en incubateur pendant cette période. Tous les autres soins, observations et procédures ont été identiques dans les deux groupes.
On a constaté que :
tous les enfants ont eu besoin de soins intensifs pendant les 6 premières heures ;
le score de stabilisation mesuré pendant les 6 premières heures était plus élevé chez les enfants en peau-à-peau ;
la température moyenne pendant la première heure de vie était plus élevée chez les enfants en peau-à-peau ;
les enfants placés en incubateur étaient hypothermique pendant la première heure, en dépit du fait que la température dans les incubateurs était de 36,5°C.
Ces résultats confirment l’hypothèse de départ, à savoir que le contact peau à peau est supérieur à l’incubateur pour les nouveau-nés de petit poids de naissance.
Schéma de Persson (15) pour l’allaitement du prématuré :
Etape 1 : le contact peau-à-peau doit être continu et débuter dès la naissance
Etape 2 : prendre le temps nécessaire ; c’est le bébé qui donne le rythme
Etape 3 : état d’organisation – attendre que l’enfant soit en stade d’éveil alerte
Etape 4 : sentir le sein – cela se fait automatiquement si le sein est exposé
Etape 5 : le goût – un prématuré a besoin d’un peu plus longtemps pour s’y mettre
Etape 6 : la prise du sein – elle peut être difficile pour un grand prématuré
Etape 7 : téter – cela requiert peu d’efforts, en-dehors de la prise du sein
Lorsque l’enfant a commencé à prendre le sein, veiller à profiter de tous les moments où il est en éveil alerte pour lui donner l’opportunité de téter.
ALLAITER L’ENFANT PRÉMATURÉ OU MALADE
Allaiter l’enfant prématuré ou malade
Kerstin Hedberg Nyqvist.
6ème Journée Internationale de l’Allaitement. Paris, 18 mars 2005.
Tout d’abord, je souhaite me présenter. Je suis infirmière pédiatrique, et je travaille dans le domaine de la néonatalogie depuis 20 ans. J’ai un diplôme de pédiatrie, et je suis aussi consultante en lactation IBCLC. Je travaille en tant que professeur assistant en soins pédiatriques au département de la Santé des Femmes et des Enfants à l’université d’Uppsala (Suède).
Je consacre environ un tiers temps à effectuer un travail clinique au sein de l’unité de néonatalogie de l’hôpital pédiatrique de l’université d’Uppsala, et je m’intéresse tout particulièrement aux soins qui favorisent le développement de l’enfant, au soutien à l’allaitement, aux pratiques d’alimentation, et à la mise en œuvre de recherches.
Mon premier message concerne les avantages spécifiques du lait maternel et de l’allaitement pour les prématurés et les enfants malades. Chez les prématurés, le lait maternel a un impact positif sur la maturation du tractus digestif. Les nutriments du lait maternel sont facilement absorbés. Il a d’innombrables effets sur le développement d’une fonction immunologique optimale. Pour les enfants hospitalisés en néonatalogie, cela signifie un risque plus bas de septicémie et d’entérocolite ulcéronécrosante, une pathologie intestinale inflammatoire potentiellement mortelle. De plus, nous savons maintenant qu’il favorise la maturation du cerveau, qu’il abaisse le risque de problèmes au niveau de la fonction visuelle, et qu’il favorise le développement psychomoteur. La conclusion d’une méta-analyse pour laquelle les données étaient corrigées pour les facteurs socio-démographiques concluait que les enfants de petit poids de naissance nourris au lait humain avaient un QI supérieur d’environ 5 points à celui des enfants qui n’avaient pas reçu de lait humain.
Pendant environ un mois après la naissance, la composition du lait des mères qui ont accouché prématurément est différence de celle du lait produit par les mères qui ont accouché à terme ; leur lait a un taux plus élevé de protéines, d’acides gras, de sodium, de chlore, et d’éléments trace tels que le fer, le zinc et le magnésium, nutriments nécessaires pour des apports énergétiques élevés et une croissance rapide, et il contient moins de carbohydrates. C’est adapté aux prématurés dans la mesure où leur intestin immature a une capacité réduite d’absorption des glucides pendant les premières semaines de vie.
Pour les enfants malades, prématurés ou nés à terme, le lait maternel a aussi des avantages spécifiques. Là aussi, ses nutriments sont facilement absorbés, ce qui est, par exemple, particulièrement important pour les enfants qui doivent subir une chirurgie gastro-intestinale, et il améliore les fonctions immunitaires. Mais – et c’est tout aussi important – il minimise l’impact sur l’enfant de la rupture de son expérience post-natale naturelle, qui inclut normalement l’allaitement.
Et, bien sûr, l’allaitement présente aussi des avantages spéciaux pour les mères des enfants prématurés et malades. Lorsqu’on a interrogé des mères suédoises d’enfants nés prématurément au sujet de l’allaitement, trois thèmes se dégageaient : c’est un signe important des capacités vitales de l’enfant ; c’est un pas important vers le retour à la normalité ; et cela amène la mère à se sentir importante en tant que mère. C’est une chose importante, qu’elle seule peu faire.
Donc, que pouvons-nous faire pour aider les mères et les bébés à réussir l’allaitement ?
D’abord et avant tout, il faut permettre à la mère de lancer sa lactation en tirant son lait. Les études sur le sujet ont montré qu’il était important que la mère commence aussi rapidement que possible à tirer son lait (de préférence dans les heures qui suivent la naissance). Cela pourra être plus facile d’exprimer le colostrum à la main, mais la mère a aussi besoin d’un tire-lait (manuel ou électrique). Elle peut être encouragée à tirer son lait huit fois par 24 heures ou plus, y compris la nuit. Le double pompage prend deux fois moins de temps, ce qui pourra aider la mère à produire plus de lait. Un massage doux des seins a aussi fait la preuve de son efficacité.
Donc, il existe de nombreux avantages connus à l’alimentation des prématurés et des enfants malades avec du lait maternel, et les connaissances actuelles en matière de physiologie de la lactation ont démontré qu’il était possible de réussir à allaiter ces enfants. Mais il est également évident que, dans les pays industrialisés, l’incidence de l’allaitement est plus basse chez les prématurés, et que leur durée d’allaitement est plus courte. Pourquoi ?
On a couramment mis des restrictions au démarrage des mises au sein chez les prématurés : un niveau minimal de maturation, comme 32 ou 34 semaines, ou un poids minimal, ou les capacités de déglutition, ou une succion vigoureuse sur une sucette ou sur le doigt d’un soignant, ou une façon dont l’enfant coordonne la succion, la déglutition et la respiration qui soit similaire à celle observée chez l’enfant à terme.
L’une des raisons pour ces restrictions a été la conviction que l’allaitement présentait des risques. Cette conviction se fondait sur les observations de bébés prenant leur biberon. Quand un prématuré prend un biberon, il présente de sérieux problèmes avec sa respiration. On en a donc déduit que c’était pareil pendant les mises au sein. Cependant, de nombreuses études sur des enfants de très petit et d’extrêmement petit poids de naissance ont montré qu’au sein ces enfants étaient stables physiologiquement. Mais quand ces mêmes enfants recevaient un biberon, leur respiration devenait irrégulière, avec des pauses respiratoires, une baisse du taux de saturation en oxygène, et des épisodes de ralentissement important du rythme cardiaque (bradycardie).
Comment est-ce possible ? Regardons de plus près l’expérience d’un prématuré. Dans l’utérus, le fœtus acquiert rapidement une certaine pratique. Entre 10 et 13 semaines d’âge gestationnel, le fœtus commence à porter fréquemment ses mains à son visage. Entre 12 et 15 semaines, il passe beaucoup de temps à téter et à avaler du liquide amniotique. Donc, ça n’est pas quelque chose de nouveau pour le prématuré. Au contraire. Mais jusqu’à récemment, nous n’avions que peu de connaissances en matière d’étapes de développement et de comportement d’allaitement chez le prématuré.
C’est la raison pour laquelle j’ai choisi le développement du comportement d’allaitement chez le prématuré comme sujet de mes recherches. Mon but était de décrire le développement du comportement au sein des prématurés, en fonction de leur stade de maturation et de leur âge, en effectuant une étude descriptive prospective. Pour cet objectif, j’ai mis au point une Echelle de Comportement d’Allaitement du Prématuré (ECAP), qui a été utilisée par des mères pendant le séjour en néonatalogie de leur enfant pour chaque tétée. Des tests de pesée étaient effectués avant et après les tétées pour vérifier les quantités de lait absorbées par les enfants. Ces derniers étaient nés après une grossesse non gémellaire, entre 26 et 35 semaines d’âge gestationnel. Les mères ont fourni des rapports d’ECAP pour plus de 4300 tétées au sein. Tout d’abord, je vais décrire les comportements que ces mères ont observés, puis le résultat de ces observations.
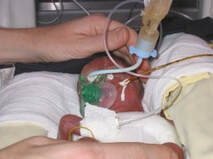
Les signes montrant que l’enfant pourra être intéressé par une mise au sein – réflexe de fouissement – sont les mouvements des lèvres, l’ouverture de la bouche, l’extension de la langue, et le fait qu’il porte ses mains à sa bouche ou à son visage. Le fait que l’enfant tourne la tête et ouvre simultanément la bouche est un comportement de fouissement typique. Cette petite fille est née à exactement 30 semaines, et elle a maintenant 10 jours, un stade de maturation de 31 semaines et 3 jours.
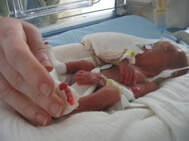
Ensuite vient la prise du sein. Ici, vous observez ce que l’enfant prend en bouche (ce qu’on peut appeler la prise aréolaire). Est-ce que l’enfant a à la fois le mamelon et une part de l’aréole en bouche ? C’est possible quand la bouche est grande ouverte, que le bout du nez est en contact avec le sein, et que le menton est appuyé contre le sein.
Ce qu’on peut observer ici, c’est que seul le mamelon est dans la bouche, tout le mamelon ou seulement une partie, et que la bouche n’est pas grande ouverte. C’est la sœur jumelle du bébé que vous avez vu juste avant.
La durée la plus longue pendant laquelle l’enfant est restée au sein est estimée à moins d’une minute, et ensuite, en minutes, de 1 à 15 ou plus.
Le schéma de succion peut être décrit comme des mouvements de succion avec une pause entre chaque succion, de courtes salves de succion (2 à 9 mouvements consécutifs de succion), de longues salves (10 mouvements de succion ou plus). Ces salves peuvent être uniques ou répétées. La longueur d’une salve est définie comme étant le nombre maximum de mouvements de succion avant une pause.
Des mouvements de déglutition peuvent être notés, ils sont occasionnels ou répétés. A savoir quand il existe un rythme audible, par exemple sucion-succion-succion-déglutition.
Et maintenant, quelques résultats. Le passage des diverses étapes de l’allaitement a été constaté à des moments précis, à un âge gestationnel (le temps en semaines écoulé depuis le début de la grossesse, y compris le temps écoulé depuis la naissance), et un âge post-natal donné en jours (temps écoulé depuis la naissance). Les premières mises au sein se faisaient entre 27 semaines et 6 jours, et 35 semaines et 6 jours, avec une médiane de 33 semaines pour l’âge gestationnel et de 0 à 20 jours pour le temps écoulé depuis la naissance, avec une médiane de 1 jour. Le premier épisode de succion nutritive était défini comme la prise de 5 ml ou plus au sein, confirmée par la pesée avant et après la tétée. Nous avons choisi ce chiffre de 5ml parce que la balance du service fonctionne par incréments de 5 g. Cela survenait entre 30 et 37 semaines, et à un âge post-natal de 1 à 46 jours. L’allaitement exclusif était atteint par 57 enfants, à un âge post-menstruel de 33 à 40 semaines, et à un âge post-natal de 2 à 68 jours.
Les rapports d’ECAP établis par les mères révélaient les étapes suivantes dans le comportement oro-moteur. Le premier jour de mise au sein (nous avons des données pour 36 enfants pour ce jour), un comportement de fouissement a été noté chez presque tous les enfants, 34 sur 36, et ce comportement était évident chez les deux tiers d’entre eux. La plupart des enfants sont restés peu de temps au sein, quelques minutes à chaque fois. Des mouvements de succion ont été constatés chez la plupart des enfants, mouvements de succion uniques ou en courtes salves. Les 3 enfants pour lesquels la mère a rapporté qu’il n’avait pas eu de mouvements de succion avaient un âge gestationnel de 33 à 35 semaines, et ils n’étaient donc pas les bébés les plus immatures. Des mouvements de déglutition ont été perçus chez seulement quelques enfants nés à 31 semaines ou plus.
Quand nous regardons de plus près l’âge gestationnel le plus précoce auquel on peut observer l’émergence d’un comportement oro-moteur efficace, nous constatons un comportement de fouissement patent, une prise aréolaire efficace et un temps passé au sein plus ou moins long à 28 semaines, des déglutitions répétées à 31 semaines, et des salves de mouvements de succion répétées, longues et très longues avec 30 et plus mouvements de succion consécutifs à 32 semaines.
Nous avons aussi évalué les étapes dans l’absorption de lait, en terme de pourcentage du volume quotidien requis. Une prise au sein de 20% de ce volume était notée à partir de 32 semaines, et tous les autres pourcentages, 50%, 80% et un allaitement exclusif à partir de 33 semaines.
Le taux d’allaitement à la sortie de l’hôpital pour la totalité du groupe étudié était de 80% d’allaitement complet, 14% d’allaitement partiel, et donc 6% d’enfants qui n’étaient pas allaités. Soit une prévalence totale d’allaitement de 94%. Nous avons aussi noté que, chez les enfants qui sortaient en étant totalement allaité, la quantité de lait absorbée à chaque tétée était hautement variable. Certains enfants ne prenaient jamais plus d’un maximum de 40 ml à la fois, tandis que d’autres enfants étaient capables de prendre jusqu’à 90 ml en une seule tétée.
Nous avons aussi utilisé un électromyographe pour examiner de plus près le comportement de succion des prématurés. Vous voyez ici un enfant de 33 semaines d’âge gestationnel, né depuis 17 jours, qui a des salves de succion répétées courtes et occasionnellement longues, et une succion d’une forte intensité. Les pics qui ne sont pas droits représentent d’autres mouvements oraux que la succion : des mouvements de la langue, des lèvres et des mâchoires que l’on peut décrire comme un comportement d’expérimentation, signe d’un comportement oro-moteur immature. Vous voyez aussi des pauses plutôt longues entre les salves de succion.
Voici un bébé de 34 semaines et 6 jours d’âge gestationnel, né depuis 18 jours. Souvenez-vous, un âge de 34 semaine a été un critère fréquemment utilisé pour l’introduction de l’alimentation orale. Cet enfant a de très longues salves de succion (dans cet enregistrement, la salve la plus longue comptait 96 succions consécutives). C’est un signe de comportement de succion mature, lorsque l’enfant arrive à intercaler les mouvements respiratoires entre les mouvements de succion, mais vous ne pouvez pas remarquer les mouvements de succion uniquement en observant. Lui aussi a une succion d’une intensité élevée. Maintenant, je dois souligner que ce comportement mature de succion n’est PAS nécessaire pour obtenir un allaitement exclusif. Un allaitement exclusif est tout aussi possible quand le bébé a un comportement de succion immature, mais cela prend plus de temps, car l’enfant a des difficultés à contrôler la succion et la respiration.
Sachant cela, comment répondriez-vous à la question suivante : Quand la mère peut-elle commencer à mettre son enfant au sein ? Les recommandations pour le démarrage de l’allaitement chez les prématurés devraient être fondées uniquement sur la stabilité cardio-respiratoire, sans tenir compte du niveau de maturation, de l’âge, ou du poids. Cela peut être dès 27 semaines. Le fait que l’enfant reçoive de l’oxygène par une sonde nasale n’est pas un obstacle à l’allaitement.
Quelques années ont passé depuis que cette étude a été conduite. Depuis cela, nous voyons de plus en plus d’enfants dans notre services qui arrivent à être exclusivement allaités à un stade de maturation de plus en plus précoce. La limite actuelle la plus basse est 31 semaines. Maintenant, je voudrais vous raconter une histoire vraie, sur une petite fille nommée Anna. Elle était le second enfant de cette famille, née à 30 semaines et 5 jours, avec un poids de 1525 g. Elle a eu besoin d’une ventilation pendant 8 heures, et de CPAP pendant 12 heures.
Dès son premier jour de vie, à l’âge d’une heure, elle a commencé à être alimentée par sonde pendant 3 heures. Elle a reçu du lait humain provenant de donneuses, et le colostrum de sa mère. A J1, elle a reçu par sonde du lait humain provenant de donneuses et du lait maternel. A J2, les mises au sein ont débuté. Dans son dossier, une infirmière a écrit : « Tète très bien, a faim ». A J4, la mère est entrée dans une chambre parentale dans le service de néonatalogie. A J5, les tests de pesée faits à l’occasion de 9 tétées ont montré des prises allant de 1 à 25 ml. Elle a aussi été nourrie par sonde à 4 reprises. A J9, elle avait repris son poids de naissance. A J10 elle a été sortie de l’incubateur et placée sur un matelas à eau dans un berceau ouvert. A partir de ce jour, les quantités de lait à prendre n’ont plus été déterminées pour chaque repas, elle devait juste prendre un volume donné sur 24 heures. Elle n’avait plus besoin que d’un seul repas par sonde. A J11, à l’âge gestationnel de 32 semaines et 2 jours, elle était exclusivement allaitée. Les quantités de lait prises au sein allaient de 20 à 50 ml. On peut lire dans les notes de l’infirmière : « A passé la nuit dans le lit de sa mère ». A J12, la mère a cessé les tests de pesée.
A J14, elle n’avait plus besoin du matelas à eau dans son berceau, et à J15 elle est sortie du service. Comme nous disons, « sur le départ ». Ce qui signifie qu’elle est encore une de nos patientes. Un suivi est effectué par téléphone auprès des parents. A J18, elle est revenue consulter pour la sortie définitive de l’hôpital. Comme vous pouvez le voir, elle a pris 100 g pendant ces 4 jours. Le suivi de sa santé et de sa croissance a ensuite été effectué par les services de santé infantile et la consultation de suivi de l’hôpital, car elle était encore immature.
Quelles conclusions pouvons-nous tirer de ce cas ? Anna a reçu des soins favorisant son développement. On lui a permis de bénéficier de mises au sein sans aucune restriction, et de développer son propre schéma d’alimentation jour et nuit. Cela lui a permis d’arriver rapidement à être totalement allaitée, et de sortir rapidement de l’hôpital. Et elle a eu une croissance adéquate en ne recevant que du lait humain comme seul aliment. Sa mère a été soutenue afin de mettre en place un allaitement exclusif, et d’avoir confiance en sa capacité à se débrouiller par elle-même après le retour à la maison.
Comment pouvons-nous rendre ceci possible ? Il existe de nombreuses composantes de l’environnement qui doivent être présentes.
L’une de ces composantes est un point inscrit dans la Convention des Droits de l’Enfant, qui dit que : L’enfant devrait… autant que possible, avoir le droit de connaître et d’être soigné par ses parents. Les états signataires devraient s’assurer qu’un enfant n’est pas séparé de ses parents contre leur volonté.
A Uppsala, nous nous sommes aussi inspirés de l’expérience de Tallin, en Estonie. Là bas, le Dr Adik Levin a mis en œuvre ce qu’il appelle des soins humanistes de médecine néonatale, fondées sur la conviction que la mère et l’enfant doivent être vus comme une unité psychosomatique (NDLR : voir le Hors Série des Dossiers de l’Allaitement de la JIA 1997, p.11-12). L’application de cela est la cohabitation mère-enfant. La mère s’occupe de son enfant pendant toute la durée de son séjour à l’hôpital. L’équipe soignante se comporte comme un soutien à la mère, pas comme les personnes qui assurent les soins à l’enfant. Tout ce qui perturbe la situation naturelle de la mère et de l’enfant doit être évité.
Cela signifie qu’il faut permettre aux parents d’être présents 24 heures sur 24. Les pré-requis de l’allaitement sont le contact peau à peau entre la mère et l’enfant, et l’adaptation.
Nous offrons à la mère et au père la possibilité de séjourner dans une chambre familiale dans la section de soins intermédiaires, et de s’occuper de leur enfant. Cette photo a été prise ce matin. La mère est encore au lit avec son bébé. Vous pouvez voir sur la gauche l’appareil pour le monitoring du rythme cardiaque et de la saturation en oxygène.
Quand les parents restent dans le service, ils ont besoin d’une cuisine et d’un salon pour préparer les repas, pour manger, pour se distraire et pour rencontrer d’autres parents. Les frères et sœurs ont besoin d’endroits pour jouer.
Les obstacles à l’allaitement décrits par les mères sont, dans l’ensemble, caractéristiques de l’environnement physique : enfants malades, équipement technologique, niveau élevé d’activité, de bruit et de stimulation lumineuse, manque d’intimité, impression d’être observée par l’équipe soignante et les autres parents – particulièrement les mères, et gêne. Ces obstacles sont fréquents dans l’environnement des services traditionnels de néonatalogie.
Un environnement approprié s’efforce de respecter l’intimité, comme dans notre nouvelle section de soins intensifs, où tous les berceaux sont dans des boxes séparés par des murs coulissants, avec un environnement tranquille, dans lequel le niveau sonore est réduit, et qui est perçu comme calme par les parents. Les yeux des enfants sont protégés des lumières directes et il n’y a pas d’activités dans leur champ visuel. Les seules activités qui s’effectuent dans le box de l’enfant sont celles qui sont directement centrées sur lui. Les visites, l’enseignement, le travail administratif sur papier ou sur ordinateur, les appels téléphoniques, tout cela se fait dans un bureau séparé, dont les fenêtres donnent sur la nurserie et sur un moniteur central.
En ce qui concerne l’allaitement, la mère a besoin de comprendre ce que le bébé lui communique. C’est rendu plus facile si on guide la mère dans l’interprétation des signaux comportementaux émis par son bébé. L’outil d’évaluation qui nous aide à le faire est le Programme Néonatal Individualisé d’Evaluation et de Soins de Développement (Newborn Indivudual Developmental Care and Assessment Program – NIDCAP). Cet outil nous aide à montrer à la mère quand son bébé est éveillé et actif, et qu’il est bien de le stimuler au sein, et quand il est fatigué et a besoin de se reposer, et qu’il ne faudrait donc pas le stimuler. Mais, allez-vous penser, est-ce que cet enfant est intéressé par une tétée maintenant ? Il a été nourri il y a 3 heures. Qu’en pensez-vous ? Actuellement, c’est un aspect du comportement au niveau duquel le prématuré est différent de l’enfant né à terme.
La mère « demande » à son bébé s’il est intéressé. Elle le fait en lui touchant doucement les lèvres. Et comment répond le bébé ? Il se réveille et a un comportement de fouissement : il ouvre la bouche, sort la langue, la passe sur sa lèvre inférieure, et…
Maintenant, il cherche visiblement le sein : il tourne la tête en ouvrant la bouche. Au contraire du bébé né à terme, le prématuré a besoin d’être régulièrement encouragé, et de recevoir le signal que sa mère lui offre l’opportunité de téter. C’est crucial pour l’établissement de l’allaitement exclusif chez ces enfants immatures, car ils n’ont pas encore une maturité neurologique suffisante pour savoir se réveiller seuls et téter suffisamment souvent pour avoir une croissance adéquate. Cette compétence se développe lorsque l’enfant atteint l’âge du terme.
Le prématuré a également besoin d’aide pour se concentrer pendant qu’il est au sein. Une mère attentive observe les mouvements d’extension et de tortillement, quand son bébé étire ses bras et ses jambes, et l’aide à retrouver une position confortable, avec les bras et jambes fléchies, et à être calme.
La position de la mère et de l’enfant est cruciale. La mère a besoin d’un siège confortable, qui lui permet de s’asseoir dans une position verticale, avec un bon soutien pour ses bras. Certaines mères apprécient d’avoir un repose-pied pour y poser les pieds. La mère a aussi besoin d’un oreiller sur lequel elle pourra poser son bébé de façon à ce qu’il soit juste devant ses seins.
Afin d’être capable de prendre correctement le sein et de le garder en bouche, l’enfant a besoin d’être doucement soutenu au niveau du dos et de la tête. Vous voyez ici deux positions pratiques, une dans laquelle l’enfant est en face de sa mère, l’autre où il est allongé contre elle.
Le bébé préfère une position dans laquelle il a les bras et les jambes fléchies, où il est contre le corps de sa mère, la tête penchée vers la poitrine, le tronc droit, pas affaissé sur lui-même, à l’intérieur des vêtements de la mère, avec la tête doucement soutenue. Lorsque l’enfant est bien positionné, la mère le maintiendra sans bouger les mains, en évitant de le caresser, de le chatouiller, de le bercer, dans la mesure où ce type de stimulations tactiles a pour seul résultat de provoquer des mouvements désordonnés et une respiration irrégulière chez les prématurés, et que cela empêche le bébé de rester au sein et de téter.
Chez les prématurés, un bout de sein a des fonctions spéciales dans certaines situations. Il donne à l’enfant un signal plus fort lui signalant que « c’est ici qu’on doit téter ». Il aide l’enfant à rester au sein même s’il fait de longues pauses entre les mouvements de succion. Il stimule la succion, et se comporte comme un récipient pour le lait qui coule pendant les pauses. Cela peut aider l’enfant à obtenir plus rapidement une quantité plus importante de lait.
Je suis sûre que je n’ai pas besoin de dire cela, mais – rappelez-vous, s’il vous plait – l’allaitement n’est pas juste une question d’alimentation, c’est aussi le médiateur optimal pour les interactions et l’attachement entre la mère et son bébé. Pour cette raison, et comme l’allaitement n’est pas fatigant pour le prématuré, il ne devrait jamais y avoir de restrictions mises au temps passé au sein, à moins d’une raison impérative.
Un autre aspect important est le choix de consignes, en ce qui concerne l’alimentation et la façon dont l’enfant est nourri, qui favorisent l’allaitement.
L’alimentation à la tasse est la meilleure alternative lorsque l’enfant est nourri par voie orale. Elle peut être débutée dès 29 semaines d’âge gestationnel, et utilisée après les tétées si l’enfant est encore éveillé mais qu’il ne veut plus téter, ou si la mère est absente. Après avoir été informés par une infirmière sur la façon de procéder, les parents peuvent nourrir eux-mêmes leur bébé à la tasse dans de bonnes conditions de sécurité (et bien sûr, les parents peuvent aussi nourrir le bébé avec un tube).
L’alimentation à la tasse a de nombreux avantages. Il existe suffisamment de documentation scientifique en faveur de cette méthode. Les bébés apprennent rapidement à boire à la tasse. Ce n’est pas stressant, ça ne prend pas beaucoup de temps. Les bébés qui reçoivent les compléments à la tasse ont une prévalence plus élevée d’allaitement que les bébés qui les reçoivent au biberon. Cela protège l’enfant vis-à-vis de l’inconfort de l’alimentation par sonde. Cela n’a pas d’impact négatif sur le comportement de succion de l’enfant. Le bébé peut sentir le goût du lait, et l’absorption des lipides du lait est augmentée.
Fondamentalement, il y a deux stratégies possibles pour la transition entre l’alimentation par sonde et l’allaitement exclusif, en réduisant les suppléments donnés à l’enfant. La stratégie A est d’utiliser les tests de pesée conjointement aux tétées (notez bien que, dans ce cas, l’enfant doit être pesé à l’occasion de toutes les tétées pendant 24 heures). On peut appeler cette stratégie la réduction des suppléments pilotée par le bébé. La stratégie B est la réduction planifiée des suppléments. Des études ont clairement démontré qu’il n’était pas possible de deviner la quantité de lait prise par un bébé pendant une tétée, donc cette stratégie laisse l’équipe soignante ou les parents décider de la réduction des suppléments. Notre expérience auprès de bébés prématurés est que la quantité de lait prise par le bébé pendant les tétées est très souvent sous-estimée. Mais la question importante est : Comment la mère perçoit-elle les tests de pesée ? Si la mère trouve qu’ils constituent une aide, qu’il lui permettent de bien voir les progrès de son bébé, alors on doit les utiliser. Si la mère les trouve stressants, cela pourra être mieux d’utiliser la stratégie B. Certaines mères pourront décider de changer de stratégie, en fonction des capacités de succion de l’enfant et de ses apports.
Pourquoi ne pas donner les suppléments au biberon ? Bien sûr, il y a des situations exceptionnelles où c’est approprié. Il existe de nombreuses réponses à cette question. Le principal problème est « la mentalité du biberon », à savoir que les enfants sont normalement nourris 6 à 8 fois par jour à intervalles réguliers, et qu’ils prennent un volume fixe de lait par repas. Tout le monde peut nourrir le bébé, et c’est uniquement une question de nutrition. L’égalité entre les membres du couple et une plus grande liberté pour la mère sont d’autres arguments fréquemment donnés. Ces arguments ne prennent pas en compte un aspect essentiel.
C’est que nous sommes des mammifères. Il existe de nombreuses similitudes entre une mère humaine et une mère kangourou. Toutes les deux sont capables de donner à leurs bébés de la chaleur, du lait maternel, une protection et de l’amour par le biais du contact physique.
Depuis la mise en œuvre de la méthode Kangourou en Colombie à la fin des années 1970, cette méthode de soins s’est répandue dans le monde entier, y compris dans les pays industrialisés. La définition de la méthode Kangourou telle qu’elle est donnée par le réseau international pour la méthode KCM (Kangaroo Mother Care) est : un contact peau à peau précoce, prolongé et continu (en fonction des circonstantes) entre la mère (mais cela peut être un autre membre de la famille ou de l’entourage) et son bébé de faible poids de naissance (moins de 2500 g), pendant le séjour à l’hôpital et après le retour précoce au domicile, jusqu’à environ 40 semaines, avec allaitement exclusif (dans l’idéal), et avec un suivi adéquat. Est-ce que cette méthode est valable uniquement pour les pays dans lesquels on manque de ressources médicales ? La réponse est non, définitivement.
Il existe suffisamment d’études ayant démonté que, même dans des pays où il existe d’excellents services médicaux, tels que la Suède ou la France, cette méthode a des effets positifs sur la stabilité thermique du bébé, sur son adaptation à la vie extra-utérine, sur la lactation et l’allaitement, et sur la croissance. Cela n’a aucun effet indésirable sur les dépenses énergétiques de l’enfant, et cela contribue à l’humanisation des soins néonataux. Les mères ont décrit cette méthode comme leur donnant un « sentiment de réconciliation avec elles-mêmes et de guérison » après le choc de la naissance prématurée.
Les recommandations faites par le bureau international pour la méthode KMC et par l’OMS pour les régions favorisées est le démarrage dès 28 semaines, quel que soit l’âge gestationnel à la naissance et le poids de naissance (à partir de 600 g), et aussi l’application de cette méthode aux enfants nés à terme et malades. Nous avons encouragé le contact peau à peau entre les parents et les bébés, y compris lorsque le bébé était un grand prématuré sous ventilation assistée, et ce depuis des années. Mais maintenant, nous sommes en train de mettre un œuvre la méthode originelle, avec contact prolongé, dans l’unité de néonatalogie d’Uppsala, en commençant avec les enfants dont la prématurité est modérée.
J’aimerais vous présenter un cas de contact continu à partir de la naissance entre une mère, un père, et un bébé. Ce bébé, David, est né à 33 semaines et 2 jours d’âge gestationnel après un accouchement par voie basse, avec un poids de 2 kg, et un Apgar optimal. C’était le premier enfant de cette mère. Elle avait 29 ans, et ne fumait pas. La mère de David a été encouragée à mettre souvent son bébé au sein, et à dormir avec lui. Elle était libre d’utiliser ses bras pour manger, lire, préparer les repas dans la cuisine parentale, etc., dans la mesure où elle portait David dans un chemisier fabriqué spécialement pour permettre le portage des enfants en peau à peau.
Donc, David a bénéficié d’un contact ininterrompu avec ses parents dès la naissance. Ses parents s’occupaient de lui dans une chambre parentale, et il passait ses nuits dans le lit de sa mère, sur sa poitrine ou couché contre elle. Le jour de sa naissance, il a reçu 10 repas à la tasse et a pris 9 fois le sein. Entre J3 et J8, il a été traité par photothérapie, par biliblanket (un tissu de fibres optiques diffusant la lumière enroulé autour de l’enfant) quand il était porté par ses parents, et par une lampe quand il était dans le lit. Pendant quelques jours, il a été traité simultanément par les deux méthodes.
A J4, il a reçu 11 repas à la tasse et 8 tétées au sein, et on a constaté pour la première fois qu’il y prenait du lait : 5 + 5 + 10 ml. A J5, il a atteint son poids le plus bas après la naissance, une perte de poids de 8%. A J6, il a commencé à reprendre du poids. Ce jour là, il a reçu 11 repas à la tasse, et a tété 9 fois. La quantité de lait consommée au sein allait de 2 à 40 ml par tétée, avec un total de 75 ml.
A J7, il a pris au sein en tout 94 ml sur la journée, 2 à 25 ml par tétée. A J8, il a reçu 2 repas à la tasse, et 129 ml au sein, de 6 à 30 ml par tétée. A J9, 201 ml en tout, 6 à 30 ml par tétée. A J10, à l’âge gestationnel de 34 semaines et 5 jours, il était exclusivement allaité et les tests de pesée ont été arrêtés. Le jour suivant, il a quitté le service avec ses parents. Le suivi s’est poursuivi quotidiennement par téléphone, et à J11 les parents sont revenus le faire peser dans le service. 2 jours plus tard, il sortait « définitivement ». David avait alors 35 semaines et 3 jours, il était né depuis 15 jours, et il pesait 2070 g. Il a été référé au programme de suivi néonatal de l’hôpital et aux services de santé pédiatrique.
Les conclusions que nous pouvons tirer de cette histoire sont que l’établissement de l’allaitement exclusif chez un enfant modérément prématuré est facilité par un contact ininterrompu avec la mère, qu’il est possible de nourrir un tel enfant en combinant alimentation à la tasse et mises au sein, et que la mise en place d’un allaitement exclusif permettant une croissance adéquate est aussi possible chez ces enfants.
L’essentiel de ce que j’ai décrit au sujet des mères de prématurés s’applique aussi aux mères d’enfants nés à terme et malades. Ces mères ont aussi besoin d’aménagements qui correspondent à leurs besoins spécifiques d’intimité, et de bénéficier d’un endroit confortable et privé pour les mises au sein et les séances d’expression du lait, d’informations sur l’expression, d’un endroit où stocker leur lait, et d’un tire-lait disponible gratuitement.
Les mères ont le droit de recevoir des informations adéquates sur la lactation et l’allaitement. Après un acte médical ou chirurgical, l’allaitement devrait être repris aussi rapidement que possible, lorsque l’enfant est éveillé, sauf contre-indication médicale. Les soins aux patients devraient être planifiés de façon perturber le moins possible l’allaitement. Les mères devraient être encouragées à tirer leur lait régulièrement. Les mères des enfants qui sont partiellement ou totalement incapables de prendre le sein à cause de leur maladie devraient être encouragées à donner leur lait en utilisant des méthodes alternatives. Le planning de sortie de l’enfant devrait inclure des informations sur le stade d’allaitement où en est le bébé, à destination du pédiatre ou des services de santé pédiatrique.
En conclusion : l’allaitement peut être regardé comme un droit tant de la mère que de l’enfant,
et
L’allaitement est avant tout le début d’une relation, et pas seulement une question de nutrition.
Merci.
Kerstin Hedberg Nyqvist.
6ème Journée Internationale de l’Allaitement. Paris, 18 mars 2005.
Tout d’abord, je souhaite me présenter. Je suis infirmière pédiatrique, et je travaille dans le domaine de la néonatalogie depuis 20 ans. J’ai un diplôme de pédiatrie, et je suis aussi consultante en lactation IBCLC. Je travaille en tant que professeur assistant en soins pédiatriques au département de la Santé des Femmes et des Enfants à l’université d’Uppsala (Suède).
Je consacre environ un tiers temps à effectuer un travail clinique au sein de l’unité de néonatalogie de l’hôpital pédiatrique de l’université d’Uppsala, et je m’intéresse tout particulièrement aux soins qui favorisent le développement de l’enfant, au soutien à l’allaitement, aux pratiques d’alimentation, et à la mise en œuvre de recherches.
Mon premier message concerne les avantages spécifiques du lait maternel et de l’allaitement pour les prématurés et les enfants malades. Chez les prématurés, le lait maternel a un impact positif sur la maturation du tractus digestif. Les nutriments du lait maternel sont facilement absorbés. Il a d’innombrables effets sur le développement d’une fonction immunologique optimale. Pour les enfants hospitalisés en néonatalogie, cela signifie un risque plus bas de septicémie et d’entérocolite ulcéronécrosante, une pathologie intestinale inflammatoire potentiellement mortelle. De plus, nous savons maintenant qu’il favorise la maturation du cerveau, qu’il abaisse le risque de problèmes au niveau de la fonction visuelle, et qu’il favorise le développement psychomoteur. La conclusion d’une méta-analyse pour laquelle les données étaient corrigées pour les facteurs socio-démographiques concluait que les enfants de petit poids de naissance nourris au lait humain avaient un QI supérieur d’environ 5 points à celui des enfants qui n’avaient pas reçu de lait humain.
Pendant environ un mois après la naissance, la composition du lait des mères qui ont accouché prématurément est différence de celle du lait produit par les mères qui ont accouché à terme ; leur lait a un taux plus élevé de protéines, d’acides gras, de sodium, de chlore, et d’éléments trace tels que le fer, le zinc et le magnésium, nutriments nécessaires pour des apports énergétiques élevés et une croissance rapide, et il contient moins de carbohydrates. C’est adapté aux prématurés dans la mesure où leur intestin immature a une capacité réduite d’absorption des glucides pendant les premières semaines de vie.
Pour les enfants malades, prématurés ou nés à terme, le lait maternel a aussi des avantages spécifiques. Là aussi, ses nutriments sont facilement absorbés, ce qui est, par exemple, particulièrement important pour les enfants qui doivent subir une chirurgie gastro-intestinale, et il améliore les fonctions immunitaires. Mais – et c’est tout aussi important – il minimise l’impact sur l’enfant de la rupture de son expérience post-natale naturelle, qui inclut normalement l’allaitement.
Et, bien sûr, l’allaitement présente aussi des avantages spéciaux pour les mères des enfants prématurés et malades. Lorsqu’on a interrogé des mères suédoises d’enfants nés prématurément au sujet de l’allaitement, trois thèmes se dégageaient : c’est un signe important des capacités vitales de l’enfant ; c’est un pas important vers le retour à la normalité ; et cela amène la mère à se sentir importante en tant que mère. C’est une chose importante, qu’elle seule peu faire.
Donc, que pouvons-nous faire pour aider les mères et les bébés à réussir l’allaitement ?
D’abord et avant tout, il faut permettre à la mère de lancer sa lactation en tirant son lait. Les études sur le sujet ont montré qu’il était important que la mère commence aussi rapidement que possible à tirer son lait (de préférence dans les heures qui suivent la naissance). Cela pourra être plus facile d’exprimer le colostrum à la main, mais la mère a aussi besoin d’un tire-lait (manuel ou électrique). Elle peut être encouragée à tirer son lait huit fois par 24 heures ou plus, y compris la nuit. Le double pompage prend deux fois moins de temps, ce qui pourra aider la mère à produire plus de lait. Un massage doux des seins a aussi fait la preuve de son efficacité.
Donc, il existe de nombreux avantages connus à l’alimentation des prématurés et des enfants malades avec du lait maternel, et les connaissances actuelles en matière de physiologie de la lactation ont démontré qu’il était possible de réussir à allaiter ces enfants. Mais il est également évident que, dans les pays industrialisés, l’incidence de l’allaitement est plus basse chez les prématurés, et que leur durée d’allaitement est plus courte. Pourquoi ?
On a couramment mis des restrictions au démarrage des mises au sein chez les prématurés : un niveau minimal de maturation, comme 32 ou 34 semaines, ou un poids minimal, ou les capacités de déglutition, ou une succion vigoureuse sur une sucette ou sur le doigt d’un soignant, ou une façon dont l’enfant coordonne la succion, la déglutition et la respiration qui soit similaire à celle observée chez l’enfant à terme.
L’une des raisons pour ces restrictions a été la conviction que l’allaitement présentait des risques. Cette conviction se fondait sur les observations de bébés prenant leur biberon. Quand un prématuré prend un biberon, il présente de sérieux problèmes avec sa respiration. On en a donc déduit que c’était pareil pendant les mises au sein. Cependant, de nombreuses études sur des enfants de très petit et d’extrêmement petit poids de naissance ont montré qu’au sein ces enfants étaient stables physiologiquement. Mais quand ces mêmes enfants recevaient un biberon, leur respiration devenait irrégulière, avec des pauses respiratoires, une baisse du taux de saturation en oxygène, et des épisodes de ralentissement important du rythme cardiaque (bradycardie).
Comment est-ce possible ? Regardons de plus près l’expérience d’un prématuré. Dans l’utérus, le fœtus acquiert rapidement une certaine pratique. Entre 10 et 13 semaines d’âge gestationnel, le fœtus commence à porter fréquemment ses mains à son visage. Entre 12 et 15 semaines, il passe beaucoup de temps à téter et à avaler du liquide amniotique. Donc, ça n’est pas quelque chose de nouveau pour le prématuré. Au contraire. Mais jusqu’à récemment, nous n’avions que peu de connaissances en matière d’étapes de développement et de comportement d’allaitement chez le prématuré.
C’est la raison pour laquelle j’ai choisi le développement du comportement d’allaitement chez le prématuré comme sujet de mes recherches. Mon but était de décrire le développement du comportement au sein des prématurés, en fonction de leur stade de maturation et de leur âge, en effectuant une étude descriptive prospective. Pour cet objectif, j’ai mis au point une Echelle de Comportement d’Allaitement du Prématuré (ECAP), qui a été utilisée par des mères pendant le séjour en néonatalogie de leur enfant pour chaque tétée. Des tests de pesée étaient effectués avant et après les tétées pour vérifier les quantités de lait absorbées par les enfants. Ces derniers étaient nés après une grossesse non gémellaire, entre 26 et 35 semaines d’âge gestationnel. Les mères ont fourni des rapports d’ECAP pour plus de 4300 tétées au sein. Tout d’abord, je vais décrire les comportements que ces mères ont observés, puis le résultat de ces observations.
Les signes montrant que l’enfant pourra être intéressé par une mise au sein – réflexe de fouissement – sont les mouvements des lèvres, l’ouverture de la bouche, l’extension de la langue, et le fait qu’il porte ses mains à sa bouche ou à son visage. Le fait que l’enfant tourne la tête et ouvre simultanément la bouche est un comportement de fouissement typique. Cette petite fille est née à exactement 30 semaines, et elle a maintenant 10 jours, un stade de maturation de 31 semaines et 3 jours.
Ensuite vient la prise du sein. Ici, vous observez ce que l’enfant prend en bouche (ce qu’on peut appeler la prise aréolaire). Est-ce que l’enfant a à la fois le mamelon et une part de l’aréole en bouche ? C’est possible quand la bouche est grande ouverte, que le bout du nez est en contact avec le sein, et que le menton est appuyé contre le sein.
Ce qu’on peut observer ici, c’est que seul le mamelon est dans la bouche, tout le mamelon ou seulement une partie, et que la bouche n’est pas grande ouverte. C’est la sœur jumelle du bébé que vous avez vu juste avant.
La durée la plus longue pendant laquelle l’enfant est restée au sein est estimée à moins d’une minute, et ensuite, en minutes, de 1 à 15 ou plus.
Le schéma de succion peut être décrit comme des mouvements de succion avec une pause entre chaque succion, de courtes salves de succion (2 à 9 mouvements consécutifs de succion), de longues salves (10 mouvements de succion ou plus). Ces salves peuvent être uniques ou répétées. La longueur d’une salve est définie comme étant le nombre maximum de mouvements de succion avant une pause.
Des mouvements de déglutition peuvent être notés, ils sont occasionnels ou répétés. A savoir quand il existe un rythme audible, par exemple sucion-succion-succion-déglutition.
Et maintenant, quelques résultats. Le passage des diverses étapes de l’allaitement a été constaté à des moments précis, à un âge gestationnel (le temps en semaines écoulé depuis le début de la grossesse, y compris le temps écoulé depuis la naissance), et un âge post-natal donné en jours (temps écoulé depuis la naissance). Les premières mises au sein se faisaient entre 27 semaines et 6 jours, et 35 semaines et 6 jours, avec une médiane de 33 semaines pour l’âge gestationnel et de 0 à 20 jours pour le temps écoulé depuis la naissance, avec une médiane de 1 jour. Le premier épisode de succion nutritive était défini comme la prise de 5 ml ou plus au sein, confirmée par la pesée avant et après la tétée. Nous avons choisi ce chiffre de 5ml parce que la balance du service fonctionne par incréments de 5 g. Cela survenait entre 30 et 37 semaines, et à un âge post-natal de 1 à 46 jours. L’allaitement exclusif était atteint par 57 enfants, à un âge post-menstruel de 33 à 40 semaines, et à un âge post-natal de 2 à 68 jours.
Les rapports d’ECAP établis par les mères révélaient les étapes suivantes dans le comportement oro-moteur. Le premier jour de mise au sein (nous avons des données pour 36 enfants pour ce jour), un comportement de fouissement a été noté chez presque tous les enfants, 34 sur 36, et ce comportement était évident chez les deux tiers d’entre eux. La plupart des enfants sont restés peu de temps au sein, quelques minutes à chaque fois. Des mouvements de succion ont été constatés chez la plupart des enfants, mouvements de succion uniques ou en courtes salves. Les 3 enfants pour lesquels la mère a rapporté qu’il n’avait pas eu de mouvements de succion avaient un âge gestationnel de 33 à 35 semaines, et ils n’étaient donc pas les bébés les plus immatures. Des mouvements de déglutition ont été perçus chez seulement quelques enfants nés à 31 semaines ou plus.
Quand nous regardons de plus près l’âge gestationnel le plus précoce auquel on peut observer l’émergence d’un comportement oro-moteur efficace, nous constatons un comportement de fouissement patent, une prise aréolaire efficace et un temps passé au sein plus ou moins long à 28 semaines, des déglutitions répétées à 31 semaines, et des salves de mouvements de succion répétées, longues et très longues avec 30 et plus mouvements de succion consécutifs à 32 semaines.
Nous avons aussi évalué les étapes dans l’absorption de lait, en terme de pourcentage du volume quotidien requis. Une prise au sein de 20% de ce volume était notée à partir de 32 semaines, et tous les autres pourcentages, 50%, 80% et un allaitement exclusif à partir de 33 semaines.
Le taux d’allaitement à la sortie de l’hôpital pour la totalité du groupe étudié était de 80% d’allaitement complet, 14% d’allaitement partiel, et donc 6% d’enfants qui n’étaient pas allaités. Soit une prévalence totale d’allaitement de 94%. Nous avons aussi noté que, chez les enfants qui sortaient en étant totalement allaité, la quantité de lait absorbée à chaque tétée était hautement variable. Certains enfants ne prenaient jamais plus d’un maximum de 40 ml à la fois, tandis que d’autres enfants étaient capables de prendre jusqu’à 90 ml en une seule tétée.
Nous avons aussi utilisé un électromyographe pour examiner de plus près le comportement de succion des prématurés. Vous voyez ici un enfant de 33 semaines d’âge gestationnel, né depuis 17 jours, qui a des salves de succion répétées courtes et occasionnellement longues, et une succion d’une forte intensité. Les pics qui ne sont pas droits représentent d’autres mouvements oraux que la succion : des mouvements de la langue, des lèvres et des mâchoires que l’on peut décrire comme un comportement d’expérimentation, signe d’un comportement oro-moteur immature. Vous voyez aussi des pauses plutôt longues entre les salves de succion.
Voici un bébé de 34 semaines et 6 jours d’âge gestationnel, né depuis 18 jours. Souvenez-vous, un âge de 34 semaine a été un critère fréquemment utilisé pour l’introduction de l’alimentation orale. Cet enfant a de très longues salves de succion (dans cet enregistrement, la salve la plus longue comptait 96 succions consécutives). C’est un signe de comportement de succion mature, lorsque l’enfant arrive à intercaler les mouvements respiratoires entre les mouvements de succion, mais vous ne pouvez pas remarquer les mouvements de succion uniquement en observant. Lui aussi a une succion d’une intensité élevée. Maintenant, je dois souligner que ce comportement mature de succion n’est PAS nécessaire pour obtenir un allaitement exclusif. Un allaitement exclusif est tout aussi possible quand le bébé a un comportement de succion immature, mais cela prend plus de temps, car l’enfant a des difficultés à contrôler la succion et la respiration.
Sachant cela, comment répondriez-vous à la question suivante : Quand la mère peut-elle commencer à mettre son enfant au sein ? Les recommandations pour le démarrage de l’allaitement chez les prématurés devraient être fondées uniquement sur la stabilité cardio-respiratoire, sans tenir compte du niveau de maturation, de l’âge, ou du poids. Cela peut être dès 27 semaines. Le fait que l’enfant reçoive de l’oxygène par une sonde nasale n’est pas un obstacle à l’allaitement.
Quelques années ont passé depuis que cette étude a été conduite. Depuis cela, nous voyons de plus en plus d’enfants dans notre services qui arrivent à être exclusivement allaités à un stade de maturation de plus en plus précoce. La limite actuelle la plus basse est 31 semaines. Maintenant, je voudrais vous raconter une histoire vraie, sur une petite fille nommée Anna. Elle était le second enfant de cette famille, née à 30 semaines et 5 jours, avec un poids de 1525 g. Elle a eu besoin d’une ventilation pendant 8 heures, et de CPAP pendant 12 heures.
Dès son premier jour de vie, à l’âge d’une heure, elle a commencé à être alimentée par sonde pendant 3 heures. Elle a reçu du lait humain provenant de donneuses, et le colostrum de sa mère. A J1, elle a reçu par sonde du lait humain provenant de donneuses et du lait maternel. A J2, les mises au sein ont débuté. Dans son dossier, une infirmière a écrit : « Tète très bien, a faim ». A J4, la mère est entrée dans une chambre parentale dans le service de néonatalogie. A J5, les tests de pesée faits à l’occasion de 9 tétées ont montré des prises allant de 1 à 25 ml. Elle a aussi été nourrie par sonde à 4 reprises. A J9, elle avait repris son poids de naissance. A J10 elle a été sortie de l’incubateur et placée sur un matelas à eau dans un berceau ouvert. A partir de ce jour, les quantités de lait à prendre n’ont plus été déterminées pour chaque repas, elle devait juste prendre un volume donné sur 24 heures. Elle n’avait plus besoin que d’un seul repas par sonde. A J11, à l’âge gestationnel de 32 semaines et 2 jours, elle était exclusivement allaitée. Les quantités de lait prises au sein allaient de 20 à 50 ml. On peut lire dans les notes de l’infirmière : « A passé la nuit dans le lit de sa mère ». A J12, la mère a cessé les tests de pesée.
A J14, elle n’avait plus besoin du matelas à eau dans son berceau, et à J15 elle est sortie du service. Comme nous disons, « sur le départ ». Ce qui signifie qu’elle est encore une de nos patientes. Un suivi est effectué par téléphone auprès des parents. A J18, elle est revenue consulter pour la sortie définitive de l’hôpital. Comme vous pouvez le voir, elle a pris 100 g pendant ces 4 jours. Le suivi de sa santé et de sa croissance a ensuite été effectué par les services de santé infantile et la consultation de suivi de l’hôpital, car elle était encore immature.
Quelles conclusions pouvons-nous tirer de ce cas ? Anna a reçu des soins favorisant son développement. On lui a permis de bénéficier de mises au sein sans aucune restriction, et de développer son propre schéma d’alimentation jour et nuit. Cela lui a permis d’arriver rapidement à être totalement allaitée, et de sortir rapidement de l’hôpital. Et elle a eu une croissance adéquate en ne recevant que du lait humain comme seul aliment. Sa mère a été soutenue afin de mettre en place un allaitement exclusif, et d’avoir confiance en sa capacité à se débrouiller par elle-même après le retour à la maison.
Comment pouvons-nous rendre ceci possible ? Il existe de nombreuses composantes de l’environnement qui doivent être présentes.
L’une de ces composantes est un point inscrit dans la Convention des Droits de l’Enfant, qui dit que : L’enfant devrait… autant que possible, avoir le droit de connaître et d’être soigné par ses parents. Les états signataires devraient s’assurer qu’un enfant n’est pas séparé de ses parents contre leur volonté.
A Uppsala, nous nous sommes aussi inspirés de l’expérience de Tallin, en Estonie. Là bas, le Dr Adik Levin a mis en œuvre ce qu’il appelle des soins humanistes de médecine néonatale, fondées sur la conviction que la mère et l’enfant doivent être vus comme une unité psychosomatique (NDLR : voir le Hors Série des Dossiers de l’Allaitement de la JIA 1997, p.11-12). L’application de cela est la cohabitation mère-enfant. La mère s’occupe de son enfant pendant toute la durée de son séjour à l’hôpital. L’équipe soignante se comporte comme un soutien à la mère, pas comme les personnes qui assurent les soins à l’enfant. Tout ce qui perturbe la situation naturelle de la mère et de l’enfant doit être évité.
Cela signifie qu’il faut permettre aux parents d’être présents 24 heures sur 24. Les pré-requis de l’allaitement sont le contact peau à peau entre la mère et l’enfant, et l’adaptation.
Nous offrons à la mère et au père la possibilité de séjourner dans une chambre familiale dans la section de soins intermédiaires, et de s’occuper de leur enfant. Cette photo a été prise ce matin. La mère est encore au lit avec son bébé. Vous pouvez voir sur la gauche l’appareil pour le monitoring du rythme cardiaque et de la saturation en oxygène.
Quand les parents restent dans le service, ils ont besoin d’une cuisine et d’un salon pour préparer les repas, pour manger, pour se distraire et pour rencontrer d’autres parents. Les frères et sœurs ont besoin d’endroits pour jouer.
Les obstacles à l’allaitement décrits par les mères sont, dans l’ensemble, caractéristiques de l’environnement physique : enfants malades, équipement technologique, niveau élevé d’activité, de bruit et de stimulation lumineuse, manque d’intimité, impression d’être observée par l’équipe soignante et les autres parents – particulièrement les mères, et gêne. Ces obstacles sont fréquents dans l’environnement des services traditionnels de néonatalogie.
Un environnement approprié s’efforce de respecter l’intimité, comme dans notre nouvelle section de soins intensifs, où tous les berceaux sont dans des boxes séparés par des murs coulissants, avec un environnement tranquille, dans lequel le niveau sonore est réduit, et qui est perçu comme calme par les parents. Les yeux des enfants sont protégés des lumières directes et il n’y a pas d’activités dans leur champ visuel. Les seules activités qui s’effectuent dans le box de l’enfant sont celles qui sont directement centrées sur lui. Les visites, l’enseignement, le travail administratif sur papier ou sur ordinateur, les appels téléphoniques, tout cela se fait dans un bureau séparé, dont les fenêtres donnent sur la nurserie et sur un moniteur central.
En ce qui concerne l’allaitement, la mère a besoin de comprendre ce que le bébé lui communique. C’est rendu plus facile si on guide la mère dans l’interprétation des signaux comportementaux émis par son bébé. L’outil d’évaluation qui nous aide à le faire est le Programme Néonatal Individualisé d’Evaluation et de Soins de Développement (Newborn Indivudual Developmental Care and Assessment Program – NIDCAP). Cet outil nous aide à montrer à la mère quand son bébé est éveillé et actif, et qu’il est bien de le stimuler au sein, et quand il est fatigué et a besoin de se reposer, et qu’il ne faudrait donc pas le stimuler. Mais, allez-vous penser, est-ce que cet enfant est intéressé par une tétée maintenant ? Il a été nourri il y a 3 heures. Qu’en pensez-vous ? Actuellement, c’est un aspect du comportement au niveau duquel le prématuré est différent de l’enfant né à terme.
La mère « demande » à son bébé s’il est intéressé. Elle le fait en lui touchant doucement les lèvres. Et comment répond le bébé ? Il se réveille et a un comportement de fouissement : il ouvre la bouche, sort la langue, la passe sur sa lèvre inférieure, et…
Maintenant, il cherche visiblement le sein : il tourne la tête en ouvrant la bouche. Au contraire du bébé né à terme, le prématuré a besoin d’être régulièrement encouragé, et de recevoir le signal que sa mère lui offre l’opportunité de téter. C’est crucial pour l’établissement de l’allaitement exclusif chez ces enfants immatures, car ils n’ont pas encore une maturité neurologique suffisante pour savoir se réveiller seuls et téter suffisamment souvent pour avoir une croissance adéquate. Cette compétence se développe lorsque l’enfant atteint l’âge du terme.
Le prématuré a également besoin d’aide pour se concentrer pendant qu’il est au sein. Une mère attentive observe les mouvements d’extension et de tortillement, quand son bébé étire ses bras et ses jambes, et l’aide à retrouver une position confortable, avec les bras et jambes fléchies, et à être calme.
La position de la mère et de l’enfant est cruciale. La mère a besoin d’un siège confortable, qui lui permet de s’asseoir dans une position verticale, avec un bon soutien pour ses bras. Certaines mères apprécient d’avoir un repose-pied pour y poser les pieds. La mère a aussi besoin d’un oreiller sur lequel elle pourra poser son bébé de façon à ce qu’il soit juste devant ses seins.
Afin d’être capable de prendre correctement le sein et de le garder en bouche, l’enfant a besoin d’être doucement soutenu au niveau du dos et de la tête. Vous voyez ici deux positions pratiques, une dans laquelle l’enfant est en face de sa mère, l’autre où il est allongé contre elle.
Le bébé préfère une position dans laquelle il a les bras et les jambes fléchies, où il est contre le corps de sa mère, la tête penchée vers la poitrine, le tronc droit, pas affaissé sur lui-même, à l’intérieur des vêtements de la mère, avec la tête doucement soutenue. Lorsque l’enfant est bien positionné, la mère le maintiendra sans bouger les mains, en évitant de le caresser, de le chatouiller, de le bercer, dans la mesure où ce type de stimulations tactiles a pour seul résultat de provoquer des mouvements désordonnés et une respiration irrégulière chez les prématurés, et que cela empêche le bébé de rester au sein et de téter.
Chez les prématurés, un bout de sein a des fonctions spéciales dans certaines situations. Il donne à l’enfant un signal plus fort lui signalant que « c’est ici qu’on doit téter ». Il aide l’enfant à rester au sein même s’il fait de longues pauses entre les mouvements de succion. Il stimule la succion, et se comporte comme un récipient pour le lait qui coule pendant les pauses. Cela peut aider l’enfant à obtenir plus rapidement une quantité plus importante de lait.
Je suis sûre que je n’ai pas besoin de dire cela, mais – rappelez-vous, s’il vous plait – l’allaitement n’est pas juste une question d’alimentation, c’est aussi le médiateur optimal pour les interactions et l’attachement entre la mère et son bébé. Pour cette raison, et comme l’allaitement n’est pas fatigant pour le prématuré, il ne devrait jamais y avoir de restrictions mises au temps passé au sein, à moins d’une raison impérative.
Un autre aspect important est le choix de consignes, en ce qui concerne l’alimentation et la façon dont l’enfant est nourri, qui favorisent l’allaitement.
L’alimentation à la tasse est la meilleure alternative lorsque l’enfant est nourri par voie orale. Elle peut être débutée dès 29 semaines d’âge gestationnel, et utilisée après les tétées si l’enfant est encore éveillé mais qu’il ne veut plus téter, ou si la mère est absente. Après avoir été informés par une infirmière sur la façon de procéder, les parents peuvent nourrir eux-mêmes leur bébé à la tasse dans de bonnes conditions de sécurité (et bien sûr, les parents peuvent aussi nourrir le bébé avec un tube).
L’alimentation à la tasse a de nombreux avantages. Il existe suffisamment de documentation scientifique en faveur de cette méthode. Les bébés apprennent rapidement à boire à la tasse. Ce n’est pas stressant, ça ne prend pas beaucoup de temps. Les bébés qui reçoivent les compléments à la tasse ont une prévalence plus élevée d’allaitement que les bébés qui les reçoivent au biberon. Cela protège l’enfant vis-à-vis de l’inconfort de l’alimentation par sonde. Cela n’a pas d’impact négatif sur le comportement de succion de l’enfant. Le bébé peut sentir le goût du lait, et l’absorption des lipides du lait est augmentée.
Fondamentalement, il y a deux stratégies possibles pour la transition entre l’alimentation par sonde et l’allaitement exclusif, en réduisant les suppléments donnés à l’enfant. La stratégie A est d’utiliser les tests de pesée conjointement aux tétées (notez bien que, dans ce cas, l’enfant doit être pesé à l’occasion de toutes les tétées pendant 24 heures). On peut appeler cette stratégie la réduction des suppléments pilotée par le bébé. La stratégie B est la réduction planifiée des suppléments. Des études ont clairement démontré qu’il n’était pas possible de deviner la quantité de lait prise par un bébé pendant une tétée, donc cette stratégie laisse l’équipe soignante ou les parents décider de la réduction des suppléments. Notre expérience auprès de bébés prématurés est que la quantité de lait prise par le bébé pendant les tétées est très souvent sous-estimée. Mais la question importante est : Comment la mère perçoit-elle les tests de pesée ? Si la mère trouve qu’ils constituent une aide, qu’il lui permettent de bien voir les progrès de son bébé, alors on doit les utiliser. Si la mère les trouve stressants, cela pourra être mieux d’utiliser la stratégie B. Certaines mères pourront décider de changer de stratégie, en fonction des capacités de succion de l’enfant et de ses apports.
Pourquoi ne pas donner les suppléments au biberon ? Bien sûr, il y a des situations exceptionnelles où c’est approprié. Il existe de nombreuses réponses à cette question. Le principal problème est « la mentalité du biberon », à savoir que les enfants sont normalement nourris 6 à 8 fois par jour à intervalles réguliers, et qu’ils prennent un volume fixe de lait par repas. Tout le monde peut nourrir le bébé, et c’est uniquement une question de nutrition. L’égalité entre les membres du couple et une plus grande liberté pour la mère sont d’autres arguments fréquemment donnés. Ces arguments ne prennent pas en compte un aspect essentiel.
C’est que nous sommes des mammifères. Il existe de nombreuses similitudes entre une mère humaine et une mère kangourou. Toutes les deux sont capables de donner à leurs bébés de la chaleur, du lait maternel, une protection et de l’amour par le biais du contact physique.
Depuis la mise en œuvre de la méthode Kangourou en Colombie à la fin des années 1970, cette méthode de soins s’est répandue dans le monde entier, y compris dans les pays industrialisés. La définition de la méthode Kangourou telle qu’elle est donnée par le réseau international pour la méthode KCM (Kangaroo Mother Care) est : un contact peau à peau précoce, prolongé et continu (en fonction des circonstantes) entre la mère (mais cela peut être un autre membre de la famille ou de l’entourage) et son bébé de faible poids de naissance (moins de 2500 g), pendant le séjour à l’hôpital et après le retour précoce au domicile, jusqu’à environ 40 semaines, avec allaitement exclusif (dans l’idéal), et avec un suivi adéquat. Est-ce que cette méthode est valable uniquement pour les pays dans lesquels on manque de ressources médicales ? La réponse est non, définitivement.
Il existe suffisamment d’études ayant démonté que, même dans des pays où il existe d’excellents services médicaux, tels que la Suède ou la France, cette méthode a des effets positifs sur la stabilité thermique du bébé, sur son adaptation à la vie extra-utérine, sur la lactation et l’allaitement, et sur la croissance. Cela n’a aucun effet indésirable sur les dépenses énergétiques de l’enfant, et cela contribue à l’humanisation des soins néonataux. Les mères ont décrit cette méthode comme leur donnant un « sentiment de réconciliation avec elles-mêmes et de guérison » après le choc de la naissance prématurée.
Les recommandations faites par le bureau international pour la méthode KMC et par l’OMS pour les régions favorisées est le démarrage dès 28 semaines, quel que soit l’âge gestationnel à la naissance et le poids de naissance (à partir de 600 g), et aussi l’application de cette méthode aux enfants nés à terme et malades. Nous avons encouragé le contact peau à peau entre les parents et les bébés, y compris lorsque le bébé était un grand prématuré sous ventilation assistée, et ce depuis des années. Mais maintenant, nous sommes en train de mettre un œuvre la méthode originelle, avec contact prolongé, dans l’unité de néonatalogie d’Uppsala, en commençant avec les enfants dont la prématurité est modérée.
J’aimerais vous présenter un cas de contact continu à partir de la naissance entre une mère, un père, et un bébé. Ce bébé, David, est né à 33 semaines et 2 jours d’âge gestationnel après un accouchement par voie basse, avec un poids de 2 kg, et un Apgar optimal. C’était le premier enfant de cette mère. Elle avait 29 ans, et ne fumait pas. La mère de David a été encouragée à mettre souvent son bébé au sein, et à dormir avec lui. Elle était libre d’utiliser ses bras pour manger, lire, préparer les repas dans la cuisine parentale, etc., dans la mesure où elle portait David dans un chemisier fabriqué spécialement pour permettre le portage des enfants en peau à peau.
Donc, David a bénéficié d’un contact ininterrompu avec ses parents dès la naissance. Ses parents s’occupaient de lui dans une chambre parentale, et il passait ses nuits dans le lit de sa mère, sur sa poitrine ou couché contre elle. Le jour de sa naissance, il a reçu 10 repas à la tasse et a pris 9 fois le sein. Entre J3 et J8, il a été traité par photothérapie, par biliblanket (un tissu de fibres optiques diffusant la lumière enroulé autour de l’enfant) quand il était porté par ses parents, et par une lampe quand il était dans le lit. Pendant quelques jours, il a été traité simultanément par les deux méthodes.
A J4, il a reçu 11 repas à la tasse et 8 tétées au sein, et on a constaté pour la première fois qu’il y prenait du lait : 5 + 5 + 10 ml. A J5, il a atteint son poids le plus bas après la naissance, une perte de poids de 8%. A J6, il a commencé à reprendre du poids. Ce jour là, il a reçu 11 repas à la tasse, et a tété 9 fois. La quantité de lait consommée au sein allait de 2 à 40 ml par tétée, avec un total de 75 ml.
A J7, il a pris au sein en tout 94 ml sur la journée, 2 à 25 ml par tétée. A J8, il a reçu 2 repas à la tasse, et 129 ml au sein, de 6 à 30 ml par tétée. A J9, 201 ml en tout, 6 à 30 ml par tétée. A J10, à l’âge gestationnel de 34 semaines et 5 jours, il était exclusivement allaité et les tests de pesée ont été arrêtés. Le jour suivant, il a quitté le service avec ses parents. Le suivi s’est poursuivi quotidiennement par téléphone, et à J11 les parents sont revenus le faire peser dans le service. 2 jours plus tard, il sortait « définitivement ». David avait alors 35 semaines et 3 jours, il était né depuis 15 jours, et il pesait 2070 g. Il a été référé au programme de suivi néonatal de l’hôpital et aux services de santé pédiatrique.
Les conclusions que nous pouvons tirer de cette histoire sont que l’établissement de l’allaitement exclusif chez un enfant modérément prématuré est facilité par un contact ininterrompu avec la mère, qu’il est possible de nourrir un tel enfant en combinant alimentation à la tasse et mises au sein, et que la mise en place d’un allaitement exclusif permettant une croissance adéquate est aussi possible chez ces enfants.
L’essentiel de ce que j’ai décrit au sujet des mères de prématurés s’applique aussi aux mères d’enfants nés à terme et malades. Ces mères ont aussi besoin d’aménagements qui correspondent à leurs besoins spécifiques d’intimité, et de bénéficier d’un endroit confortable et privé pour les mises au sein et les séances d’expression du lait, d’informations sur l’expression, d’un endroit où stocker leur lait, et d’un tire-lait disponible gratuitement.
Les mères ont le droit de recevoir des informations adéquates sur la lactation et l’allaitement. Après un acte médical ou chirurgical, l’allaitement devrait être repris aussi rapidement que possible, lorsque l’enfant est éveillé, sauf contre-indication médicale. Les soins aux patients devraient être planifiés de façon perturber le moins possible l’allaitement. Les mères devraient être encouragées à tirer leur lait régulièrement. Les mères des enfants qui sont partiellement ou totalement incapables de prendre le sein à cause de leur maladie devraient être encouragées à donner leur lait en utilisant des méthodes alternatives. Le planning de sortie de l’enfant devrait inclure des informations sur le stade d’allaitement où en est le bébé, à destination du pédiatre ou des services de santé pédiatrique.
En conclusion : l’allaitement peut être regardé comme un droit tant de la mère que de l’enfant,
et
L’allaitement est avant tout le début d’une relation, et pas seulement une question de nutrition.
Merci.
OPTIONS POUR FAIRE BOIRE BÉBÉS OU ENFANTS ALLAITÉS

Options pour faire boire bébés et enfants allaités, sans risque de sevrage précoce du sein.
Si, vous avez le choix.
Les options pour faire boire un enfant sont nombreuses. Les tétines artficielles ne sont bon que pour sevrer l’enfantu du sein.
Nouveau nées – 6m :
Cuillère à café, syringue sans aguille, goblet, capot du biberon, cuillère doseur (fourni avec syrops médicalisé pour enfants), pipette, DAL ou sonde au doigt.
Ou les produits commercialisés ci dessous :
http://www.medela.fr/F/breastfeeding/products/devices.php
Plus tard : Avec assistance: tasse, goblet, tasse à bec, verre, bouteille d’eau minérale avec ou sans embout, coquetier.
Lors de l’apprentissage, bébé « suce » l’eau (jamais tenter de verser, laisser lapper ou sucer) puis recrache une bonne quantité.
Ceci est une reflexe normale, et avec assistance, l’enfant apprends à gérer le nouveau façon de boire et tente à saisir le recipient. Laisser saisir le recipent aide l’enfant dans sa sensation d’être entouré, accompagné lors de cette etape et sa sensation de sécurité et confiance en soi.
Rapidement, l’enfant apprends cette nouvelle technique et se mets a gérer « boire à la tasse » tout seul.
Boire ou satisfaire les besoins de succion, ou se consoler par le biais des tétines artificielles n’approte aucun bénéfice pour le développement de coordonation, déxtérité, confiance ou autonomie de l’enfant.
Savoir boire d’une tétine artificielle représente un sevrage de sein uniquement, pas une etape vers l’autonmie, ou fin de dépendance de sa mère. Le besoin de succion, de confort et besoin du vrai lait, est la norme biologique jusque l’âge de l’indépendance immunitaire.
Remplacer le sein par une tétine artificiel n’est qu’une question de remplacer le vrai avec un faux. Charlotte Yonge. www.allaitementpourtous.com
Témoignage d’Isabelle.
Ma copine utilise les bouteilles d'eau avec un embout pour boire, comme pour les coureurs. C'est pas mal comme idée.
Elle allaite, et comme elle reprend le boulot demain, elle voulait habituer son bébé à boire au biberon (elle est de nouveau enceinte mais c'est pour septembre, donc elle voulait sevrer le 1er) et pas de bol, il n'aime pas le bib. Alors il boit de l'eau dans sa bouteille et il y arrive bien ! Il a 9 mois.
Mars 2009
Isabelle
Si, vous avez le choix.
Les options pour faire boire un enfant sont nombreuses. Les tétines artficielles ne sont bon que pour sevrer l’enfantu du sein.
Nouveau nées – 6m :
Cuillère à café, syringue sans aguille, goblet, capot du biberon, cuillère doseur (fourni avec syrops médicalisé pour enfants), pipette, DAL ou sonde au doigt.
Ou les produits commercialisés ci dessous :
http://www.medela.fr/F/breastfeeding/products/devices.php
Plus tard : Avec assistance: tasse, goblet, tasse à bec, verre, bouteille d’eau minérale avec ou sans embout, coquetier.
Lors de l’apprentissage, bébé « suce » l’eau (jamais tenter de verser, laisser lapper ou sucer) puis recrache une bonne quantité.
Ceci est une reflexe normale, et avec assistance, l’enfant apprends à gérer le nouveau façon de boire et tente à saisir le recipient. Laisser saisir le recipent aide l’enfant dans sa sensation d’être entouré, accompagné lors de cette etape et sa sensation de sécurité et confiance en soi.
Rapidement, l’enfant apprends cette nouvelle technique et se mets a gérer « boire à la tasse » tout seul.
Boire ou satisfaire les besoins de succion, ou se consoler par le biais des tétines artificielles n’approte aucun bénéfice pour le développement de coordonation, déxtérité, confiance ou autonomie de l’enfant.
Savoir boire d’une tétine artificielle représente un sevrage de sein uniquement, pas une etape vers l’autonmie, ou fin de dépendance de sa mère. Le besoin de succion, de confort et besoin du vrai lait, est la norme biologique jusque l’âge de l’indépendance immunitaire.
Remplacer le sein par une tétine artificiel n’est qu’une question de remplacer le vrai avec un faux. Charlotte Yonge. www.allaitementpourtous.com
Témoignage d’Isabelle.
Ma copine utilise les bouteilles d'eau avec un embout pour boire, comme pour les coureurs. C'est pas mal comme idée.
Elle allaite, et comme elle reprend le boulot demain, elle voulait habituer son bébé à boire au biberon (elle est de nouveau enceinte mais c'est pour septembre, donc elle voulait sevrer le 1er) et pas de bol, il n'aime pas le bib. Alors il boit de l'eau dans sa bouteille et il y arrive bien ! Il a 9 mois.
Mars 2009
Isabelle
IHAB. LE DÉFI POUR L'ADMINISTRATION FRANÇAISE

Parmi les 680 maternités labellisées en Europe, la Grande-Bretagne en compte plus de 60 ; en Suède et Norvège, la quasi totalité des maternités ont le label HAB ; en Belgique, grâce à l'impulsion du gouvernement, 13 maternités ont été labellisées en 2 ans et 15 autres sont prévues en 2010.
Prévues en 2010.
Pourquoi est-il si difficile d'évoluer vers ce label, garant de la qualité des soins
pour le bébé ? Selon le Dr Marc Pilliot, pédiatre, Président de la CoFAM «la surmédicalisation de la naissance et les gestes techniques de routine (aspirer, peser, mesurer, faire les soins de cordon, etc.) peuvent être délétères pour le nouveau-né sain à terme, dans la première
heure de vie. Il faut privilégier les comportements innés à la naissance qui facilitent le toucher, la rencontre des regards, l'établissement des liens et le début de l'allaitement maternel ». Le label HAB met l'accent sur toutes ces données scientifiques connues depuis plus de 15 ans.
Le label HAB est fondé sur :
- Une application des bases physiologiques
- Une compréhension des besoins individuels
- Un respect des exigences de soins et de la sécurité médicale
- Un accompagnement éclairé et compétent de l'allaitement maternel
- Une attitude de « bien-traitance », profitable à tous les bébés,
allaités ou non
Ainsi l'Initiative Hôpital Ami des Bébés (IHAB) est un outil extraordinaire pour fédérer et renforcer un service ou un hôpital autour d'un projet médical et humain qui, en plus, est simple et peu coûteux.
Liste des maternités ayant reçu le label HAB en France :
- Hôpital de Lons-le-Saunier (Jura) - Pôle Mère-Enfant
- Maternité de l'hôpital de Cognac (Charente Maritime)
- Maternité de l'hôpital de Saint Affrique (Aveyron)
- Maternité de l'hôpital de Mont de Marsan (Landes)
- Maternité de l'hôpital d'Arcachon (Gironde)
- Maternité de la clinique Adassa à Strasbourg (Alsace)
- Maternité « Les Bluets » à Paris
La maternité de la clinique Saint Jean à Roubaix avait été labellisée en 2002 et 2006, mais a été obligée de fermer en 2007, faute d'obstétriciens.
--
Léa Cohen,
LLL Paris English groupe;
Consultante en Lactation IBCLC
Prévues en 2010.
Pourquoi est-il si difficile d'évoluer vers ce label, garant de la qualité des soins
pour le bébé ? Selon le Dr Marc Pilliot, pédiatre, Président de la CoFAM «la surmédicalisation de la naissance et les gestes techniques de routine (aspirer, peser, mesurer, faire les soins de cordon, etc.) peuvent être délétères pour le nouveau-né sain à terme, dans la première
heure de vie. Il faut privilégier les comportements innés à la naissance qui facilitent le toucher, la rencontre des regards, l'établissement des liens et le début de l'allaitement maternel ». Le label HAB met l'accent sur toutes ces données scientifiques connues depuis plus de 15 ans.
Le label HAB est fondé sur :
- Une application des bases physiologiques
- Une compréhension des besoins individuels
- Un respect des exigences de soins et de la sécurité médicale
- Un accompagnement éclairé et compétent de l'allaitement maternel
- Une attitude de « bien-traitance », profitable à tous les bébés,
allaités ou non
Ainsi l'Initiative Hôpital Ami des Bébés (IHAB) est un outil extraordinaire pour fédérer et renforcer un service ou un hôpital autour d'un projet médical et humain qui, en plus, est simple et peu coûteux.
Liste des maternités ayant reçu le label HAB en France :
- Hôpital de Lons-le-Saunier (Jura) - Pôle Mère-Enfant
- Maternité de l'hôpital de Cognac (Charente Maritime)
- Maternité de l'hôpital de Saint Affrique (Aveyron)
- Maternité de l'hôpital de Mont de Marsan (Landes)
- Maternité de l'hôpital d'Arcachon (Gironde)
- Maternité de la clinique Adassa à Strasbourg (Alsace)
- Maternité « Les Bluets » à Paris
La maternité de la clinique Saint Jean à Roubaix avait été labellisée en 2002 et 2006, mais a été obligée de fermer en 2007, faute d'obstétriciens.
--
Léa Cohen,
LLL Paris English groupe;
Consultante en Lactation IBCLC
AUX CÔTÉS DE L'ENFANT HOSPITALISÉ
Allaiter Aujourd'hui n°13 - extrait
D'après les chiffres de l'Apache (Association pour l'amélioration des conditions d'hospitalisation des enfants), un enfant sur deux sera hospitalisé au moins une fois avant l'âge de 15 ans (1). On peut donc affirmer sans crainte de se tromper que ce sujet concerne toutes les familles.
Bien sûr les causes de l'hospitalisation peuvent être très diverses, du plus grave au moins grave. Mais les conditions de l'hospitalisation sont importantes dans tous les cas.
Sur ce sujet, beaucoup de progrès ont été faits depuis qu'en 1945, Spitz a découvert l'"hospitalisme" (2). Les études se sont multipliées (à commencer par celles de Robertson), qui ont montré l'importance de maintenir le plus possible les liens de l'enfant avec sa famile, et dans l'idéal de permettre le séjour de l'un des parents aux côtés de l'enfant.
Une circulaire ministérielle est parue en 1983 pour insister sur ce point. Malheureusement, comme le montrent les témoignages qui suivent, beaucoup reste à faire pour qu'elle soit partout appliquée. La situation peut être bien différente d'un endroit à l'autre, mais dans beaucoup, les parents se heurtent toujours à une inertie administrative, à la mauvaise volonté de certains, à l'incompréhension d'autres, qui peuvent transformer le séjour de leur enfant en un véritable cauchemar.
Le cas des bébés et bambins allaités pose des problèmes spécifiques. Comme on le verra dans les témoignages, l'allaitement peut se transformer en atout ("puisqu'il est exclusivement au sein, on vous laisse rester avec lui") ou en motif d'agression contre la mère ("comment, vous l'allaitez encore?", etc.). Cela est très fréquent en cas d'allaitement long, et peut en arriver à complètement parasiter le diagnostic strictement médical
Que faire ?
Dans le cas le plus favorable, où l'hospitalisation est prévue assez longtemps à l'avance, il est bon de se rensei-gner très précisément sur un certain nombre de points :
L'allaitement
En ce qui concerne l'allaitement, il est recommandé d'explorer les choses à fond. Peu de médecins sont au fait de ce qui est normal chez un bébé allaité. Si une opération chirurgicale est prévue, par exemple, il faut savoir que les interdictions d'absorber solides et liquides avant et après l'intervention, ne sont pas aussi strictes en cas d'allaitement (5).
Un bambin toujours allaité suscitera immanquablement des remarques, plus ou moins désobligeantes. Mieux vaut s'y préparer afin de rester le plus sereine possible...
Dans tous les cas, des déclarations claires, nettes et non-agressives (6), sur l'importance que revêt pour vous et votre enfant la poursuite de l'allaitement, sont primordiales.
Une fois cela accepté, beaucoup de choses sont possibles, et l'imagination est au pouvoir! On peut se glisser sous une tente à oxygène pour allaiter. On peut allaiter un enfant sous perfusion. On peut allaiter juste avant et juste après un examen douloureux, pour rassurer, consoler. Etc., etc.
En plus de l'aspect psychologique, il est sûr que pour un enfant malade, le lait maternel est à coup sûr la meilleure nourriture qu'il puisse absorber. Facile à digérer, d'un goût familier, il lui fournit de plus des facteurs immunologiques qui l'aideront à combattre sa maladie, voire les germes infectieux présents dans l'environnement hospitalier.
Si le bébé ne peut rien absorber par la bouche (7), la mère aura intérêt à tirer son lait, à la fois pour entretenir la lactation et pour éviter un engorgement. A elle de s'assurer que le service dispose du matériel nécessaire, ou de l'apporter elle-même.
Que le bébé tète ou non, il se peut que la mère note une certaine baisse de lait. Cela n'a rien d'étonnant dans une situation aussi stressante que l'hospitalisation de son enfant. Mais le lait reviendra normalement dès que la situation s'améliorera.
La mère hospitalisée
Là aussi les choses seront plus faciles s'il s'agit d'une hospitalisation prévue à l'avance que d'une urgence. Et tout dépend aussi, dans ce cas, de l'état de la mère, de sa fatigue, de son éventuelle impossibilité à bouger, des médicaments qu'elle prend, etc.
Mais les parents peuvent, s'ils le désirent, essayer que la séparation d'avec l'enfant (et d'autant plus s'il s'agit d'un petit bébé) soit la moins grande possible et que la relation d'allaitement soit la mieux préservée possible : soit qu'il puisse rester avec sa mère, soit qu'on puisse le lui amener régulièrement.
Et si malgré tout, cela s'est mal passé ?
Il arrive malheureusement que les choses se passent mal, et que le temps du séjour (même si le pronostic médical est bon) se transforme en cauchemar pour les parents et l'enfant.
Il est alors primordial de sortir cette blessure d'une manière ou d'une autre : écrire une lettre à la direction de l'hôpital, parler avec d'autres parents qui reconnaissent cette souffrance, et surtout, parler à l'enfant (même si c'est un bébé) de cette expérience traumatisante pour tous.
Alors, petit à petit, les blessures psychiques comme les blessures physiques pourront cicatriser...
Claude Didierjean-Jouveau
(1) Lorsque j'ai commencé à écrire cet article, je n'avais encore jamais été confrontée à cette expérience. Depuis, mon deuxième garçon a été hospitalisé pour une crise d'asthme. Je voudrais ici remercier le service de pédiatrie de l'hôpital de Perpignan grâce auquel notre séjour à tous deux (heureusement fort court) s'est passé le mieux possible.
(2) Ensemble de troubles d'expression somatique et psychique (retard global de développement, sidération, pouvant aller jusqu'à la mort) survenant à la suite d'une hospitalisation prolongée du jeune enfant avant 15 mois.
(3) Le Guide de l'enfant à l'hôpital, de l'association Apache (Gallimard, 1992) donne quelques indications précieuses bien qu'insuffisantes, hôpital par hôpital (notamment existence ou non d'un service mère/enfant).
(4) Voir par exemple le récent colloque qui s'est tenu à Robert-Debré sur "l'enfant, l'hôpital et la musique".
(5) Pour plus de précisions, contactez une animatrice LLL.
(6) Il est très important que le personnel comprenne que la mère a des raisons valables. Sinon, il risque de la cataloguer comme mère irresponsable, voire nuisible à son enfant, allant jusqu'à menacer (cela s'est vu chez nous) de demander au juge le retrait de l'autorité parentale !
(7) Le cas est rare : même un bébé opéré d'une fente palatine peut téter en sortant de la salle de réveil.
Des livres
L'art de l'allaitement maternel, LLLI, pp. 217-218.
Dorothy P. Brewster.- You can breastfeed your baby... even in special situations, Rodale Press, 1979.
The Breastfeeding Answer Book, LLLI, pp. 241-244.
James Robertson.- Jeunes enfants à l'hôpital, Le Centurion, 1972.
La Vie de l'enfant à l'hôpital, CCI, Centre Georges Pompidou, 1981.
APACHE.- Enfant à l'hôpital ? Suivez le guide : l'accueil dans les services d'enfants, Gallimard, 1992.
Un film
"Un enfant de deux ans va à l'hôpital", J. Robertson, 1952 (APHMI, 23 rue Lalande, 75014 Paris).
Pour les enfants
J. Cassabois,.- Opéré d'urgence, Messidor/La Farandole, 1984.
A.M. Chapouton.- La Chappendicite, Centurion Jeunesse, 1988.
C. Dolto.- Comment ça va la santé ?, Hachette, 1985.
C. Louis.- Mon journal à l'hôpital, La Joie de lire, Genève, 1990.
B. Stone, R. Steadman.- Souris en blanc, Ed. de la Marelle, Folio Benjamin, 1979.
G. Wolde,.- Fanette à la clinique, Dupuis, 1977.
Une association
Association pour l'amélioration des conditions d'hospitalisation des enfants, BP 162, 92185 Antony, 42 37 61 88
D'après les chiffres de l'Apache (Association pour l'amélioration des conditions d'hospitalisation des enfants), un enfant sur deux sera hospitalisé au moins une fois avant l'âge de 15 ans (1). On peut donc affirmer sans crainte de se tromper que ce sujet concerne toutes les familles.
Bien sûr les causes de l'hospitalisation peuvent être très diverses, du plus grave au moins grave. Mais les conditions de l'hospitalisation sont importantes dans tous les cas.
Sur ce sujet, beaucoup de progrès ont été faits depuis qu'en 1945, Spitz a découvert l'"hospitalisme" (2). Les études se sont multipliées (à commencer par celles de Robertson), qui ont montré l'importance de maintenir le plus possible les liens de l'enfant avec sa famile, et dans l'idéal de permettre le séjour de l'un des parents aux côtés de l'enfant.
Une circulaire ministérielle est parue en 1983 pour insister sur ce point. Malheureusement, comme le montrent les témoignages qui suivent, beaucoup reste à faire pour qu'elle soit partout appliquée. La situation peut être bien différente d'un endroit à l'autre, mais dans beaucoup, les parents se heurtent toujours à une inertie administrative, à la mauvaise volonté de certains, à l'incompréhension d'autres, qui peuvent transformer le séjour de leur enfant en un véritable cauchemar.
Le cas des bébés et bambins allaités pose des problèmes spécifiques. Comme on le verra dans les témoignages, l'allaitement peut se transformer en atout ("puisqu'il est exclusivement au sein, on vous laisse rester avec lui") ou en motif d'agression contre la mère ("comment, vous l'allaitez encore?", etc.). Cela est très fréquent en cas d'allaitement long, et peut en arriver à complètement parasiter le diagnostic strictement médical
Que faire ?
Dans le cas le plus favorable, où l'hospitalisation est prévue assez longtemps à l'avance, il est bon de se rensei-gner très précisément sur un certain nombre de points :
- le père ou la mère peuvent-ils rester nuit et jour avec l'enfant (3) ?
- si oui, dans quelles conditions de confort ? Cela peut paraître trivial, mais si l'hospitalisation doit durer un certain temps, mieux vaut que le parent ne soit pas complètement épuisé, puisse téléphoner, etc.
- si non, les visites des parents sont-elles libres, 24 h sur 24 h (c'est le cas dans certains hôpitaux) ?
- les parents peuvent-ils être présents, dans la mesure du possible, lors des soins et des examens? A l'hôpital Robert Debré, par exemple, l'anesthésie et le réveil des enfants se font en présence des parents, ce qui a permis de diminuer la dose de produit d'un tiers !
- les possibilités d'autres solutions que l'hospitalisation ont-elles été explorées (consultations externes, hôpital de jour, hospitalisation à domicile)?
- l'enfant est-il préparé à ce qui va lui arriver ? Certains hôpitaux font un effort particulier dans ce sens. C'est ainsi qu'à l'hôpital de Marseille, d'après Jacques Salomé, "quand un enfant doit être opéré, on le fait venir huit jours avant avec sa peluche (s'il n'en a pas, l'hôpital en prête une). Le chirurgien fait tenir l'appareil à respiration par le gosse. Puis il ouvre l'ours, l'"opère", le recoud, met le pansement, en expliquant ce qu'il fait. Et bien, ce nouveau "protocole" a fait chuter les complications post-opératoires de 65%, et réduit la durée du séjour de plus de 25% !"
- l'hôpital emploie-t-il des méthodes susceptibles de faciliter les soins (on sait par exemple maintenant le rôle que peut jouer la musique pour apaiser l'enfant, diminuer les doses d'anesthésique, permettre un réveil en douceur (4)), de soulager la douleur (voir pp. 14-15), de rendre plus agréable le séjour (salles de jeux, animateurs, possibilité de scolarisation pour les plus grands, etc.)
L'allaitement
En ce qui concerne l'allaitement, il est recommandé d'explorer les choses à fond. Peu de médecins sont au fait de ce qui est normal chez un bébé allaité. Si une opération chirurgicale est prévue, par exemple, il faut savoir que les interdictions d'absorber solides et liquides avant et après l'intervention, ne sont pas aussi strictes en cas d'allaitement (5).
Un bambin toujours allaité suscitera immanquablement des remarques, plus ou moins désobligeantes. Mieux vaut s'y préparer afin de rester le plus sereine possible...
Dans tous les cas, des déclarations claires, nettes et non-agressives (6), sur l'importance que revêt pour vous et votre enfant la poursuite de l'allaitement, sont primordiales.
Une fois cela accepté, beaucoup de choses sont possibles, et l'imagination est au pouvoir! On peut se glisser sous une tente à oxygène pour allaiter. On peut allaiter un enfant sous perfusion. On peut allaiter juste avant et juste après un examen douloureux, pour rassurer, consoler. Etc., etc.
En plus de l'aspect psychologique, il est sûr que pour un enfant malade, le lait maternel est à coup sûr la meilleure nourriture qu'il puisse absorber. Facile à digérer, d'un goût familier, il lui fournit de plus des facteurs immunologiques qui l'aideront à combattre sa maladie, voire les germes infectieux présents dans l'environnement hospitalier.
Si le bébé ne peut rien absorber par la bouche (7), la mère aura intérêt à tirer son lait, à la fois pour entretenir la lactation et pour éviter un engorgement. A elle de s'assurer que le service dispose du matériel nécessaire, ou de l'apporter elle-même.
Que le bébé tète ou non, il se peut que la mère note une certaine baisse de lait. Cela n'a rien d'étonnant dans une situation aussi stressante que l'hospitalisation de son enfant. Mais le lait reviendra normalement dès que la situation s'améliorera.
La mère hospitalisée
Là aussi les choses seront plus faciles s'il s'agit d'une hospitalisation prévue à l'avance que d'une urgence. Et tout dépend aussi, dans ce cas, de l'état de la mère, de sa fatigue, de son éventuelle impossibilité à bouger, des médicaments qu'elle prend, etc.
Mais les parents peuvent, s'ils le désirent, essayer que la séparation d'avec l'enfant (et d'autant plus s'il s'agit d'un petit bébé) soit la moins grande possible et que la relation d'allaitement soit la mieux préservée possible : soit qu'il puisse rester avec sa mère, soit qu'on puisse le lui amener régulièrement.
Et si malgré tout, cela s'est mal passé ?
Il arrive malheureusement que les choses se passent mal, et que le temps du séjour (même si le pronostic médical est bon) se transforme en cauchemar pour les parents et l'enfant.
Il est alors primordial de sortir cette blessure d'une manière ou d'une autre : écrire une lettre à la direction de l'hôpital, parler avec d'autres parents qui reconnaissent cette souffrance, et surtout, parler à l'enfant (même si c'est un bébé) de cette expérience traumatisante pour tous.
Alors, petit à petit, les blessures psychiques comme les blessures physiques pourront cicatriser...
Claude Didierjean-Jouveau
(1) Lorsque j'ai commencé à écrire cet article, je n'avais encore jamais été confrontée à cette expérience. Depuis, mon deuxième garçon a été hospitalisé pour une crise d'asthme. Je voudrais ici remercier le service de pédiatrie de l'hôpital de Perpignan grâce auquel notre séjour à tous deux (heureusement fort court) s'est passé le mieux possible.
(2) Ensemble de troubles d'expression somatique et psychique (retard global de développement, sidération, pouvant aller jusqu'à la mort) survenant à la suite d'une hospitalisation prolongée du jeune enfant avant 15 mois.
(3) Le Guide de l'enfant à l'hôpital, de l'association Apache (Gallimard, 1992) donne quelques indications précieuses bien qu'insuffisantes, hôpital par hôpital (notamment existence ou non d'un service mère/enfant).
(4) Voir par exemple le récent colloque qui s'est tenu à Robert-Debré sur "l'enfant, l'hôpital et la musique".
(5) Pour plus de précisions, contactez une animatrice LLL.
(6) Il est très important que le personnel comprenne que la mère a des raisons valables. Sinon, il risque de la cataloguer comme mère irresponsable, voire nuisible à son enfant, allant jusqu'à menacer (cela s'est vu chez nous) de demander au juge le retrait de l'autorité parentale !
(7) Le cas est rare : même un bébé opéré d'une fente palatine peut téter en sortant de la salle de réveil.
Des livres
L'art de l'allaitement maternel, LLLI, pp. 217-218.
Dorothy P. Brewster.- You can breastfeed your baby... even in special situations, Rodale Press, 1979.
The Breastfeeding Answer Book, LLLI, pp. 241-244.
James Robertson.- Jeunes enfants à l'hôpital, Le Centurion, 1972.
La Vie de l'enfant à l'hôpital, CCI, Centre Georges Pompidou, 1981.
APACHE.- Enfant à l'hôpital ? Suivez le guide : l'accueil dans les services d'enfants, Gallimard, 1992.
Un film
"Un enfant de deux ans va à l'hôpital", J. Robertson, 1952 (APHMI, 23 rue Lalande, 75014 Paris).
Pour les enfants
J. Cassabois,.- Opéré d'urgence, Messidor/La Farandole, 1984.
A.M. Chapouton.- La Chappendicite, Centurion Jeunesse, 1988.
C. Dolto.- Comment ça va la santé ?, Hachette, 1985.
C. Louis.- Mon journal à l'hôpital, La Joie de lire, Genève, 1990.
B. Stone, R. Steadman.- Souris en blanc, Ed. de la Marelle, Folio Benjamin, 1979.
G. Wolde,.- Fanette à la clinique, Dupuis, 1977.
Une association
Association pour l'amélioration des conditions d'hospitalisation des enfants, BP 162, 92185 Antony, 42 37 61 88
IHAB, Le défi pour l'administration française
IHAB : Initiative Hôpital Ami des Bébés
Parmi les 680 maternités labellisées en Europe, la Grande-Bretagne en compte plus de 60 ; en Suède et Norvège, la quasi totalité des maternités ont le label IHAB ; en Belgique, grâce à l'impulsion du gouvernement, 13 maternités ont été labellisées en 2 ans et 15 autres sont prévues en 2010.
Pourquoi est-il si difficile d'évoluer vers ce label, garant de la qualité des soins pour le bébé ?
Selon le Dr Marc Pilliot, pédiatre, Président de la CoFAM « la surmédicalisation de la naissance et les gestes techniques de routine (aspirer, peser, mesurer, faire les soins de cordon, etc.) peuvent être délétères pour le nouveau-né sain à terme, dans la première
heure de vie. Il faut privilégier les comportements innés à la naissance qui facilitent le toucher, la rencontre des regards, l'établissement des liens et le début de l'allaitement maternel. » Le label HAB met l'accent sur toutes ces données scientifiques connues depuis plus de 15 ans.
Le label IHAB est fondé sur :
- Une application des bases physiologiques
- Une compréhension des besoins individuels
- Un respect des exigences de soins et de la sécurité médicale
- Un accompagnement éclairé et compétent de l'allaitement maternel
- Une attitude de « bien-traitance », profitable à tous les bébés, allaités ou non
Ainsi l'Initiative Hôpital Ami des Bébés (IHAB) est un outil extraordinaire pour fédérer et renforcer un service ou un hôpital autour d'un projet médical et humain qui, en plus, est simple et peu coûteux.
Pour plus de renseignements et pour trouver un hôpital labellisé à côté de chez vous, rendez-vous sur le site IHAB.
--
Léa Cohen,
LLL Paris English groupe;
Consultante en lactation IBCLC
Parmi les 680 maternités labellisées en Europe, la Grande-Bretagne en compte plus de 60 ; en Suède et Norvège, la quasi totalité des maternités ont le label IHAB ; en Belgique, grâce à l'impulsion du gouvernement, 13 maternités ont été labellisées en 2 ans et 15 autres sont prévues en 2010.
Pourquoi est-il si difficile d'évoluer vers ce label, garant de la qualité des soins pour le bébé ?
Selon le Dr Marc Pilliot, pédiatre, Président de la CoFAM « la surmédicalisation de la naissance et les gestes techniques de routine (aspirer, peser, mesurer, faire les soins de cordon, etc.) peuvent être délétères pour le nouveau-né sain à terme, dans la première
heure de vie. Il faut privilégier les comportements innés à la naissance qui facilitent le toucher, la rencontre des regards, l'établissement des liens et le début de l'allaitement maternel. » Le label HAB met l'accent sur toutes ces données scientifiques connues depuis plus de 15 ans.
Le label IHAB est fondé sur :
- Une application des bases physiologiques
- Une compréhension des besoins individuels
- Un respect des exigences de soins et de la sécurité médicale
- Un accompagnement éclairé et compétent de l'allaitement maternel
- Une attitude de « bien-traitance », profitable à tous les bébés, allaités ou non
Ainsi l'Initiative Hôpital Ami des Bébés (IHAB) est un outil extraordinaire pour fédérer et renforcer un service ou un hôpital autour d'un projet médical et humain qui, en plus, est simple et peu coûteux.
Pour plus de renseignements et pour trouver un hôpital labellisé à côté de chez vous, rendez-vous sur le site IHAB.
--
Léa Cohen,
LLL Paris English groupe;
Consultante en lactation IBCLC
DOPÉE AU LAIT
http://www.cyberpresse.ca/article/20071104/CPACTUEL/711040688/6741/CPOPINIONS
Le dimanche 04 novembre 2007
Dopée au lait
Marie-Claude Lortie
La Presse
À moins d'être complètement étanche à toute information médicale, impossible d'être enceinte, au Québec en 2007, sans savoir qu'allaiter son futur bébé est le meilleur scénario possible. C'est d'ailleurs la recommandation officielle et béton de la Société canadienne de pédiatrie: six mois d'allaitement exclusif.
Difficile de s'imaginer, dans ce contexte, qu'il puisse encore y avoir des pédiatres qui, comme dans les années 60, découragent les femmes d'allaiter.
Erreur. Jusqu'à tout récemment, il y en avait au moins une.
Au début, je ne me suis rendu compte de rien. Oui, oui, l'allaitement, c'est bien, m'avait-elle dit, «mais n'en faites pas une maladie». J'avais pris ça comme une marque de souplesse.
Puis, elle s'est mise à trouver que ma petite ne prenait pas tout à fait assez de poids. «Il va falloir compléter avec du lait maternisé.» Pas de conseil d'allaitement, pas de référence à une conseillère. Vivement la conserve!
Quand on «complète», dans le monde de l'allaitement, la production de lait maternel n'est pas assez stimulée donc la mère produit moins, donc il faut «compléter» de plus en plus...
Au bout de trois semaines, triste comme une pluie de février, je n'allaitais presque plus.
Et puis je suis tombée sur un article de Josée Blanchette, dans Le Devoir, parlant d'allaitement. «Ce temps volé à aimer en silence, je le porterai en moi jusqu'à ma mort. Ce temps de peau, de succion, de lèvres humides, de regards saouls, de goutte de lait qui roule vers le menton, cette petite main qui s'accroche, cette parenthèse de confiance et d'abandon...»
Sur le coup, je me suis écroulée de chagrin. Puis, portée par la colère de m'être fait voler ces instants, j'ai appelé au secours la clinique d'allaitement de l'Hôpital général juif. Là, un ange appelé Carole m'a ramassée à la petite cuillère. Encouragements, examen du bébé par un pédiatre, ordonnance de dompéridone, un médicament pour l'estomac qui a comme effet secondaire d'augmenter la production de lait. Trois semaines plus tard, j'avais recommencé à allaiter à temps plein.
Rendez-vous chez ma pédiatre, pour le suivi des vaccins. «Alors, combien boit-elle par jour?»
- Je ne sais pas, je l'allaite.
- Encore?!?? À ce moment-là , il va falloir faire des tests pour l'anémie.
L'anémie? Et pour le scorbut peut-être aussi? C'est là que j'ai compris que malgré les positions de la Société de pédiatrie, malgré tout ce que sait la science sur les bienfaits de l'allaitement pour la santé du petit, ce ne sont pas tous les médecins qui embrassent cette pratique. En fichant le camp de ce cabinet, j'ai sauvé plusieurs mois de gros high avec mon bébé.
Marie-Claude Lortie
La Presse
Le dimanche 04 novembre 2007
Dopée au lait
Marie-Claude Lortie
La Presse
À moins d'être complètement étanche à toute information médicale, impossible d'être enceinte, au Québec en 2007, sans savoir qu'allaiter son futur bébé est le meilleur scénario possible. C'est d'ailleurs la recommandation officielle et béton de la Société canadienne de pédiatrie: six mois d'allaitement exclusif.
Difficile de s'imaginer, dans ce contexte, qu'il puisse encore y avoir des pédiatres qui, comme dans les années 60, découragent les femmes d'allaiter.
Erreur. Jusqu'à tout récemment, il y en avait au moins une.
Au début, je ne me suis rendu compte de rien. Oui, oui, l'allaitement, c'est bien, m'avait-elle dit, «mais n'en faites pas une maladie». J'avais pris ça comme une marque de souplesse.
Puis, elle s'est mise à trouver que ma petite ne prenait pas tout à fait assez de poids. «Il va falloir compléter avec du lait maternisé.» Pas de conseil d'allaitement, pas de référence à une conseillère. Vivement la conserve!
Quand on «complète», dans le monde de l'allaitement, la production de lait maternel n'est pas assez stimulée donc la mère produit moins, donc il faut «compléter» de plus en plus...
Au bout de trois semaines, triste comme une pluie de février, je n'allaitais presque plus.
Et puis je suis tombée sur un article de Josée Blanchette, dans Le Devoir, parlant d'allaitement. «Ce temps volé à aimer en silence, je le porterai en moi jusqu'à ma mort. Ce temps de peau, de succion, de lèvres humides, de regards saouls, de goutte de lait qui roule vers le menton, cette petite main qui s'accroche, cette parenthèse de confiance et d'abandon...»
Sur le coup, je me suis écroulée de chagrin. Puis, portée par la colère de m'être fait voler ces instants, j'ai appelé au secours la clinique d'allaitement de l'Hôpital général juif. Là, un ange appelé Carole m'a ramassée à la petite cuillère. Encouragements, examen du bébé par un pédiatre, ordonnance de dompéridone, un médicament pour l'estomac qui a comme effet secondaire d'augmenter la production de lait. Trois semaines plus tard, j'avais recommencé à allaiter à temps plein.
Rendez-vous chez ma pédiatre, pour le suivi des vaccins. «Alors, combien boit-elle par jour?»
- Je ne sais pas, je l'allaite.
- Encore?!?? À ce moment-là , il va falloir faire des tests pour l'anémie.
L'anémie? Et pour le scorbut peut-être aussi? C'est là que j'ai compris que malgré les positions de la Société de pédiatrie, malgré tout ce que sait la science sur les bienfaits de l'allaitement pour la santé du petit, ce ne sont pas tous les médecins qui embrassent cette pratique. En fichant le camp de ce cabinet, j'ai sauvé plusieurs mois de gros high avec mon bébé.
Marie-Claude Lortie
La Presse
KANGAROO MOTHER CARE(EN ANGLAIS)
VELB 2004 - “Breastfeeding and Lactation”.
Summary of address
KANGAROO MOTHER CARE
Nils Bergman, 16th April 2004
This paper presents biological, physiological, neurobehavioural, evolutionary and anthropological arguments for the contention that maternal-infant skin-to-skin contact is the natural "habitat" or place for all newborns, and that in this habitat they have a programmed "niche" or behaviour, which in the immediate newborn period is to breastfeed. While the ingestion of milk is commonly called breastfeeding, LACTATION should be regarded as a continuous neurobehaviour of organisational state cycling. There is an urgent need to restore this original paradigm, in preference to the current normal standard of incubator care, sporadic contact and formula feeding with bottle.
Homo sapiens is a mammal, and defining for all mammals is that they have breasts (Latin mammae) for suckling their young. Biological research in numerous mammals has shown that the neural events in pregnancy are "highly conserved" (Keverne and Kendrick 1994), that is they are almost identical in all species. The subsequent endocrine priming of pregnancy, again, is "remarkably similar accross species" (Keverne and Kendrick 1994). These are programmed behaviour patterns from the limbic system of the brain. Once birth takes place, all mammals studied show a "set sequence of behaviours" (Rosenblatt 1994), which leads to the initiation and the sustaining of breastfeeding behaviour. These behaviours do differ, each species having its own set sequence. A surprising and key finding in this research has been the finding that it is the newborn's behaviour which is determining, the newborn's actions elicit care taking responses from the mother (Rosenblatt 1994). Once initiated by the newborn, "breastfeeding is established through a set of mutual complex sensory stimulations in mother and child" (Kjellmer and Winberg 1994). However, in all species, suckling "is a remarkably fragile and transient behaviour" (Alberts 1994), and is easily disturbed by any intervention (Christensson et al 1994). This behaviour should also take place in a “critical period”, well described in mammalian research but now increasingly recognised as relevant to the human.
Biologists describe mammals as developing through a series of habitats, (uterus, mother's body, nest of siblings, the world), and in each habitat, the developing organism is physically capable and neurobehaviourally programmed to behave in such a way as to provide for its own needs (Alberts 1994). The key concept is that the developing organism is endowed with the behaviours required, those behaviours express themselves in the habitat for which they are designed, and it is the habitat that provides the needs of the organism.
The habitat also determines the “state organisation” in the brain, meaning the “ability to appropriately control the level of arousal”. Electroencephalographic recordings have shown that the normal sleep cycling of a newborn is 60 to 90 minutes, and disruption of this cycling leads to stress and pathology. Mature sleep cycling in infants is only seen when in the maternal milieu, in maternal infant skin-to-skin contact.
Removed from the correct habitat, all mammals exhibit an identical pre-programmed response, referred to as the "protest - despair response" (Alberts 1994), which was first described in human babies. The protest response is one of intense activity seeking reuniting with the habitat, the despair response a withdrawal and survival response of decreased temperature and heart rate, mediated by massive rise in stress hormones. Reunited with the correct habitat (mother), there is a rapid rise in heart rate and temperature. "Separation distress calls" have been documented very carefully in rats (Alberts 1994). Very similar distress calls have been shown in human infants placed in cots, and such cot babies make 10 times as many cry signals as babies on SSC (Michelson et al 1996). The calls of SSC babies have a completely different character, and it has been suggested they are intended to elicit assistance from the mother to reach the nipple for suckling (Christensson et al 1995). Crying is harmful to newborns: it restores fetal circulation and increases risk for intraventricular haemorrhage and many other adverse events.
The neurobehavioral process in protest despair is one of intense sympathetic stimulation during protest, while during despair there is a simultaneous intense parasympathetic stimulation, which causes a “toxic neurochemistry for the developing brain’ (Schore 2002). In current neurobehaviour studies, protest-despair is referred to as “hyperarousal and dissociation”, and have been shown to cause maladaptive changes in brain structure and subsequent behaviour. The primary violation, the worst case scenario, to any newborn is separation from its habitat/mother. This work is summarised in a long review by Allan Schore QUOTE "9" 9.
“ … the human infant’s psychobiological response to trauma is composed of two separate response patterns – hyperarousal and dissociation. (Perry et al)
“ … (In hyperarousal) the sympathetic autonomic nervous system is suddenly and significantly activated, increasing heart rate, blood pressure, tone and vigilance, distress is expressed in crying then screaming … this state of “frantic distress”, or what Perry terms fear-terror, is known as ergotropic arousal … with excessive levels of major stress hormone releasing factor … resulting in a hypermetabolic state in the brain.
“(Dissociation) is a second later-forming reaction in response to terror, and involves numbing and avoidance, … a state of conservation-withdrawal, a parasympathetic regulatory strategy that occurs in helpless and hopeless situations … a hypometabolic process used throughout the lifespan, in which the individual passively disengages “to conserve energies” … to foster survival by the risky posture of feigning death.
“In this passive state of profound detachment, pain numbing and blunting endogenous opiates are elevated, instantly triggering analgesia and immobility and inhibition of cries for help … vagal tone increases dramatically, decreasing blood pressure and heart rate … in this state both the sympathetic energy-expending and parasympathetic energy-conserving components of the infant’s developing brain are hyperactivated … (creating) chaotic biochemical alterations, a toxic neurochemistry in the developing brain
Evolutionarily, Homo sapiens is born extremely immature, with only 25% of final brain size, compared to 45% of chimpanzees and much higher in all other mammals (McKenna 1993). This has been suggested as being a compromise, the consequence of the narrowed pelvis and birth canal following bipedalism, and the enlarging brain wanting to get through the pelvis, the brain therefore grows after birth. Homo sapiens therefore developed mechanisms for coping with immaturity. Being born premature is therefore not such a serious mishap for Homo sapiens as for other animal species, as long as the correct habitat is provided.
Some may feel that the human being with its massive forebrain cannot be compared to other animals. There has however been anthropological research which further supports this view. Homo sapiens evolved as "tropical hunter gatherers" over the last 3 million years. Changes started 10000 years ago with the beginning of agriculture, but there are still tropical hunter gatherer peoples living, which have been studied by anthropologists (Lozoff and Brittenham 1979). Common for all groups is that newborns and infants are carried constantly, they sleep with their mothers, there is immediate nurturant response to crying, feeding takes place every 1 or 2 hours, and breastfeeding continues for two years. In the last 100 years, this million year pattern (of “carry care:”) has been changed to one where the child is left lying still (“cache care”) separated from mother, ignored when crying, fed four hourly by the clock (“nest care”), with formula (from a “follow care” species) and substitutes from an early age. Lozoff et al (1977) state that these changes altar the initiation of the mother-infant relationship, which may be "strained beyond the limits of adaptability". "Separation causes changes in the fundamental efficiency of systems" (McKenna 1993). "Early separation can produce major shifts in susceptibility to stress-induced pathology" (Hofer 1994). "The origins of many behavioural deviations are unknown ... can some be traced back to violations of an innate agenda?" (Kjellmer and Winberg 1994).
Our current culture is however one that relies on the incubator, perhaps unaware of its harmful effects, and equally unaware of any alternative. Kangaroo Mother Care has been variously defined, but two essential components are skin-to-skin contact and breastfeeding. From the biological perspective, in the immediate newborn period of Homo sapiens, skin-to-skin contact represents the correct "habitat", and breastfeeding represents the "niche" or pre-programmed behaviour designed for that habitat. The KMC paradigm holds that prematurity is not a disease, but that separation from the habitat (mother) will make a premature diseased. Likewise withholding of the niche (breastfeeding and breast milk as two separate concepts) will make the premature diseased. In the KMC paradigm the original habitat and niche is the starting point of care, to which we add whatever available technology and support is available.
Using the mother as an alternative to the incubator starting from birth was first practised in a mission hospital in Zimbabwe, and this experience is described. (Bergman and Jurisoo 1994). An improvement in survival of very low birth weight infants from 10% to 50% was achieved. In terms of the scientific paradigm in which our western culture operates, a randomised controlled trial was conducted during 2000 and 2001, to test the hypothesis that the incubator was inferior to maternal-infant skin-to-skin contact. This trial will be described: it was designed to ensure that the only difference in care provided was the habitat. The skin-to-skin babies all stabilised within 6 hours, only half the incubator babies did. All the incubator babies showed the responses predicted by “protest-despair”, of lowered temperature and unstable heart rates, with respiratory instability. This study was not designed to show any long term effects, and no such study is known to this author. However, the inferences from mammalian studies are obvious: separated human newborns show the exact physiological changes that mammals do, and such mammals all go on to exhibit adverse sequelae across the life span.
Conclusion:
Breastfeeding is a critical survival strategy for the newborn human being, and is a behaviour which depends entirely on a limbic system brain programme, which in turn depends entirely on being in the right habitat: the maternal milieu. Any separation results in a opposing and potentially harmful neurobehavioural programme. Thus, the maternal milieu is specifically needed from the moment of birth, and should be continuous.
Summary of address
KANGAROO MOTHER CARE
Nils Bergman, 16th April 2004
This paper presents biological, physiological, neurobehavioural, evolutionary and anthropological arguments for the contention that maternal-infant skin-to-skin contact is the natural "habitat" or place for all newborns, and that in this habitat they have a programmed "niche" or behaviour, which in the immediate newborn period is to breastfeed. While the ingestion of milk is commonly called breastfeeding, LACTATION should be regarded as a continuous neurobehaviour of organisational state cycling. There is an urgent need to restore this original paradigm, in preference to the current normal standard of incubator care, sporadic contact and formula feeding with bottle.
Homo sapiens is a mammal, and defining for all mammals is that they have breasts (Latin mammae) for suckling their young. Biological research in numerous mammals has shown that the neural events in pregnancy are "highly conserved" (Keverne and Kendrick 1994), that is they are almost identical in all species. The subsequent endocrine priming of pregnancy, again, is "remarkably similar accross species" (Keverne and Kendrick 1994). These are programmed behaviour patterns from the limbic system of the brain. Once birth takes place, all mammals studied show a "set sequence of behaviours" (Rosenblatt 1994), which leads to the initiation and the sustaining of breastfeeding behaviour. These behaviours do differ, each species having its own set sequence. A surprising and key finding in this research has been the finding that it is the newborn's behaviour which is determining, the newborn's actions elicit care taking responses from the mother (Rosenblatt 1994). Once initiated by the newborn, "breastfeeding is established through a set of mutual complex sensory stimulations in mother and child" (Kjellmer and Winberg 1994). However, in all species, suckling "is a remarkably fragile and transient behaviour" (Alberts 1994), and is easily disturbed by any intervention (Christensson et al 1994). This behaviour should also take place in a “critical period”, well described in mammalian research but now increasingly recognised as relevant to the human.
Biologists describe mammals as developing through a series of habitats, (uterus, mother's body, nest of siblings, the world), and in each habitat, the developing organism is physically capable and neurobehaviourally programmed to behave in such a way as to provide for its own needs (Alberts 1994). The key concept is that the developing organism is endowed with the behaviours required, those behaviours express themselves in the habitat for which they are designed, and it is the habitat that provides the needs of the organism.
The habitat also determines the “state organisation” in the brain, meaning the “ability to appropriately control the level of arousal”. Electroencephalographic recordings have shown that the normal sleep cycling of a newborn is 60 to 90 minutes, and disruption of this cycling leads to stress and pathology. Mature sleep cycling in infants is only seen when in the maternal milieu, in maternal infant skin-to-skin contact.
Removed from the correct habitat, all mammals exhibit an identical pre-programmed response, referred to as the "protest - despair response" (Alberts 1994), which was first described in human babies. The protest response is one of intense activity seeking reuniting with the habitat, the despair response a withdrawal and survival response of decreased temperature and heart rate, mediated by massive rise in stress hormones. Reunited with the correct habitat (mother), there is a rapid rise in heart rate and temperature. "Separation distress calls" have been documented very carefully in rats (Alberts 1994). Very similar distress calls have been shown in human infants placed in cots, and such cot babies make 10 times as many cry signals as babies on SSC (Michelson et al 1996). The calls of SSC babies have a completely different character, and it has been suggested they are intended to elicit assistance from the mother to reach the nipple for suckling (Christensson et al 1995). Crying is harmful to newborns: it restores fetal circulation and increases risk for intraventricular haemorrhage and many other adverse events.
The neurobehavioral process in protest despair is one of intense sympathetic stimulation during protest, while during despair there is a simultaneous intense parasympathetic stimulation, which causes a “toxic neurochemistry for the developing brain’ (Schore 2002). In current neurobehaviour studies, protest-despair is referred to as “hyperarousal and dissociation”, and have been shown to cause maladaptive changes in brain structure and subsequent behaviour. The primary violation, the worst case scenario, to any newborn is separation from its habitat/mother. This work is summarised in a long review by Allan Schore QUOTE "9" 9.
“ … the human infant’s psychobiological response to trauma is composed of two separate response patterns – hyperarousal and dissociation. (Perry et al)
“ … (In hyperarousal) the sympathetic autonomic nervous system is suddenly and significantly activated, increasing heart rate, blood pressure, tone and vigilance, distress is expressed in crying then screaming … this state of “frantic distress”, or what Perry terms fear-terror, is known as ergotropic arousal … with excessive levels of major stress hormone releasing factor … resulting in a hypermetabolic state in the brain.
“(Dissociation) is a second later-forming reaction in response to terror, and involves numbing and avoidance, … a state of conservation-withdrawal, a parasympathetic regulatory strategy that occurs in helpless and hopeless situations … a hypometabolic process used throughout the lifespan, in which the individual passively disengages “to conserve energies” … to foster survival by the risky posture of feigning death.
“In this passive state of profound detachment, pain numbing and blunting endogenous opiates are elevated, instantly triggering analgesia and immobility and inhibition of cries for help … vagal tone increases dramatically, decreasing blood pressure and heart rate … in this state both the sympathetic energy-expending and parasympathetic energy-conserving components of the infant’s developing brain are hyperactivated … (creating) chaotic biochemical alterations, a toxic neurochemistry in the developing brain
Evolutionarily, Homo sapiens is born extremely immature, with only 25% of final brain size, compared to 45% of chimpanzees and much higher in all other mammals (McKenna 1993). This has been suggested as being a compromise, the consequence of the narrowed pelvis and birth canal following bipedalism, and the enlarging brain wanting to get through the pelvis, the brain therefore grows after birth. Homo sapiens therefore developed mechanisms for coping with immaturity. Being born premature is therefore not such a serious mishap for Homo sapiens as for other animal species, as long as the correct habitat is provided.
Some may feel that the human being with its massive forebrain cannot be compared to other animals. There has however been anthropological research which further supports this view. Homo sapiens evolved as "tropical hunter gatherers" over the last 3 million years. Changes started 10000 years ago with the beginning of agriculture, but there are still tropical hunter gatherer peoples living, which have been studied by anthropologists (Lozoff and Brittenham 1979). Common for all groups is that newborns and infants are carried constantly, they sleep with their mothers, there is immediate nurturant response to crying, feeding takes place every 1 or 2 hours, and breastfeeding continues for two years. In the last 100 years, this million year pattern (of “carry care:”) has been changed to one where the child is left lying still (“cache care”) separated from mother, ignored when crying, fed four hourly by the clock (“nest care”), with formula (from a “follow care” species) and substitutes from an early age. Lozoff et al (1977) state that these changes altar the initiation of the mother-infant relationship, which may be "strained beyond the limits of adaptability". "Separation causes changes in the fundamental efficiency of systems" (McKenna 1993). "Early separation can produce major shifts in susceptibility to stress-induced pathology" (Hofer 1994). "The origins of many behavioural deviations are unknown ... can some be traced back to violations of an innate agenda?" (Kjellmer and Winberg 1994).
Our current culture is however one that relies on the incubator, perhaps unaware of its harmful effects, and equally unaware of any alternative. Kangaroo Mother Care has been variously defined, but two essential components are skin-to-skin contact and breastfeeding. From the biological perspective, in the immediate newborn period of Homo sapiens, skin-to-skin contact represents the correct "habitat", and breastfeeding represents the "niche" or pre-programmed behaviour designed for that habitat. The KMC paradigm holds that prematurity is not a disease, but that separation from the habitat (mother) will make a premature diseased. Likewise withholding of the niche (breastfeeding and breast milk as two separate concepts) will make the premature diseased. In the KMC paradigm the original habitat and niche is the starting point of care, to which we add whatever available technology and support is available.
Using the mother as an alternative to the incubator starting from birth was first practised in a mission hospital in Zimbabwe, and this experience is described. (Bergman and Jurisoo 1994). An improvement in survival of very low birth weight infants from 10% to 50% was achieved. In terms of the scientific paradigm in which our western culture operates, a randomised controlled trial was conducted during 2000 and 2001, to test the hypothesis that the incubator was inferior to maternal-infant skin-to-skin contact. This trial will be described: it was designed to ensure that the only difference in care provided was the habitat. The skin-to-skin babies all stabilised within 6 hours, only half the incubator babies did. All the incubator babies showed the responses predicted by “protest-despair”, of lowered temperature and unstable heart rates, with respiratory instability. This study was not designed to show any long term effects, and no such study is known to this author. However, the inferences from mammalian studies are obvious: separated human newborns show the exact physiological changes that mammals do, and such mammals all go on to exhibit adverse sequelae across the life span.
Conclusion:
Breastfeeding is a critical survival strategy for the newborn human being, and is a behaviour which depends entirely on a limbic system brain programme, which in turn depends entirely on being in the right habitat: the maternal milieu. Any separation results in a opposing and potentially harmful neurobehavioural programme. Thus, the maternal milieu is specifically needed from the moment of birth, and should be continuous.














